基礎知識腎臓病・透析に関わるすべての人の幸せのための じんラボ
腎臓病とは ― はたらき者の腎臓をみんなで守るための共通言語「CKD」
最終更新日
2026.3.25
緑の文字の用語をクリックすると用語解説ページに移動するよ。
もくじ
1. CKDは「ひとつの病気の名前」ではありません
― 腎臓の変化に気づくための共通言語
「腎臓病」と聞くと、なんだかとても重い病気を想像しませんか? でも慢性腎臓病(CKD:Chronic Kidney Disease、以下 CKD)は、もっと身近な変化のことなんです。
突然始まるものではなく、少しずつ進行するものだからこそ、今の状態を正しく知るための共通言語(概念)として2002年に国際的に定義されました。
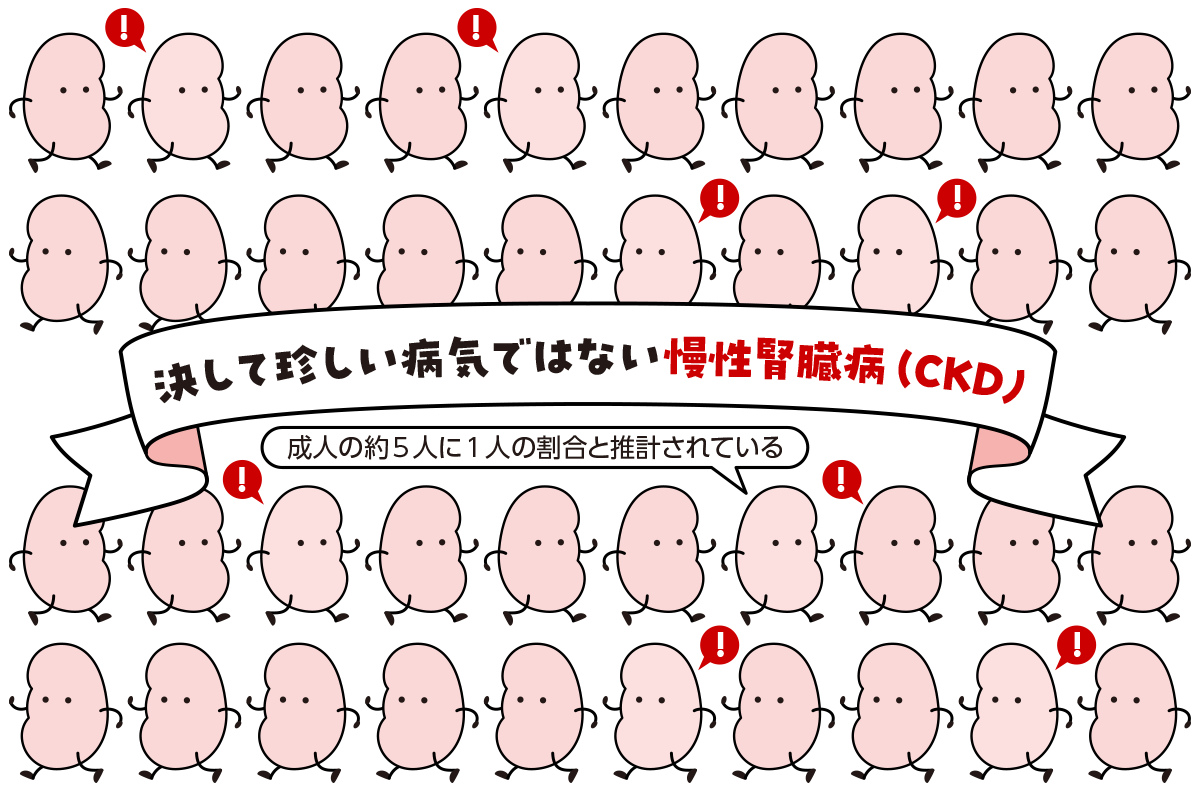
CKDは慢性に経過するすべての腎臓病が当てはまります。日本では成人の約5人に1人がCKDと推定されており、決して珍しい病気ではありません。しかし、早期に気づき、適切に向き合うことで進行を確実に遅らせることができる病気でもあります。
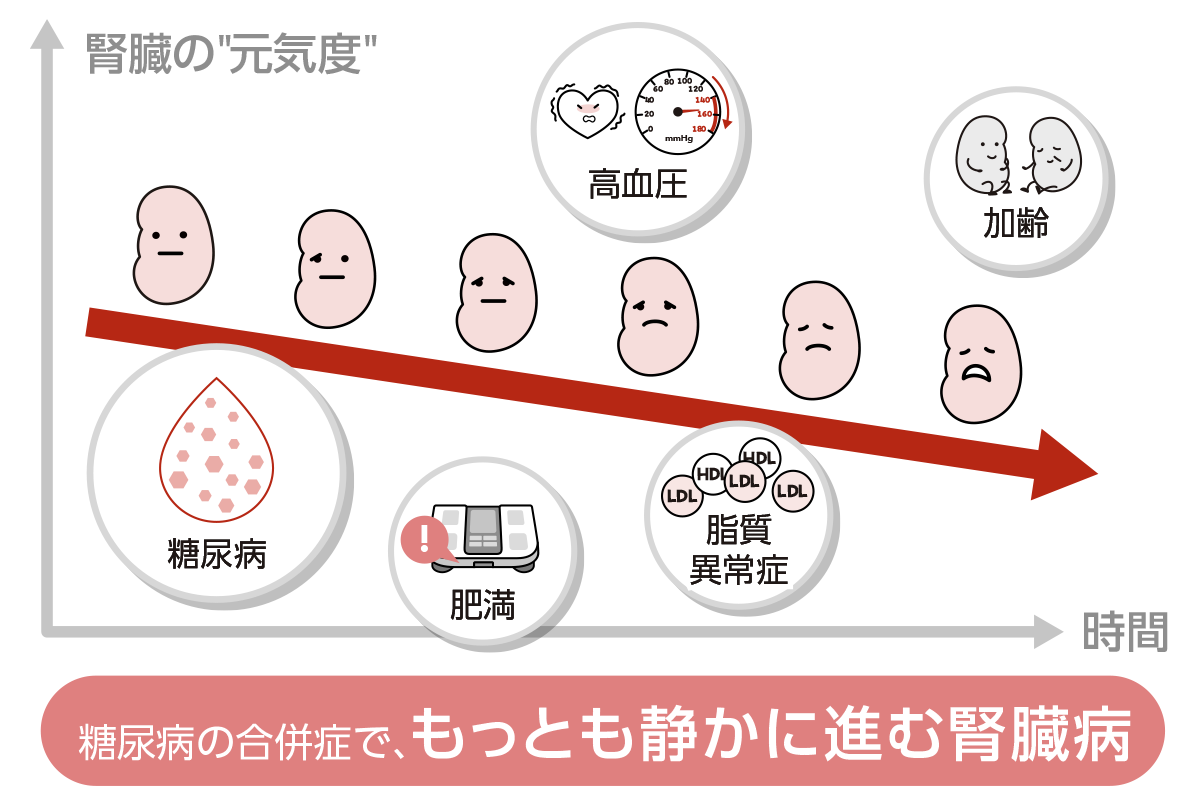
CKDの主な原因は、加齢、高血圧や糖尿病、肥満、喫煙、睡眠不足や過労などのストレスです。原因は一つではなく、いくつかの原因が重なって起こることもあります。
こんな人は注意です
2. CKDは気づかないうちに進む病気
― だからこそ、ちゃんと知っておきたいCKDのこと
CKDのやっかいなところは、初期にはほとんど自覚症状がないことです。
腎臓は、多少調子が落ちても黙々と仕事を続けるはたらき者です。そのため、体調に大きな変化を感じないまま、健診で初めて指摘されるケースも少なくありません。
腎臓病の兆候・サイン ― 気づきにくい腎臓の変化を見逃さないために
3. CKDは悪くなる一方というわけではありません
― 進行を予防することができる病気です
「CKDと診断されたら、あとは悪くなる一方なの?」と不安に思う必要はありません。CKDの進行スピードは人それぞれです。早く見つけることができれば、食事や生活習慣の改善、そして最新のチーム医療という「戦略」で、腎臓の機能をなるべく残すことが可能です。
CKD進行のイメージ
4. CKDを知るためのサイン
― 数値は体からのメッセージ
腎臓のチェックは主に「尿蛋白」と「eGFR」の両方で行われます。尿蛋白は腎臓に「傷みが起きていないか」を、eGFRは腎臓が「どれくらい元気に働けているか」を示す指標です。どちらか一方だけでは見えにくい変化も、2つを合わせて見ることで、腎臓の状態をより立体的に把握することができます。
eGFRスロープ
eGFRの変化の様子や1年間の変化量を見るために、eGFR値の推移をグラフにして、腎臓の機能が今後どのように変化するかを予測するものを「eGFRスロープ」といいます。eGFRの変化の傾きは、腎不全の進行やCKDの悪化を示す目安となります。
厚生労働行政推進調査 事業費補助金 腎疾患政策 研究事業のeGFR測定ツール
ABCDEフレームワーク
欧州腎臓学会(European Renal Association:ERA)が提唱した「ABCDEフレームワーク」は、CKDの早期発見と予防に向けた新しい指針として注目されています。
| A | アルブミン尿(Albuminuria) |
|---|---|
| B | 血圧(Blood pressure) |
| C | コレステロール(Cholesterol) |
| D | 糖尿病(Diabetes) |
| E | eGFR(推定糸球体濾過量:Estimated glomerular filtration rate) |
尿蛋白とeGFRは「腎臓の今」を確認する指標ですが、ABCDEフレームワークは「腎臓の未来」と「全身の流れ」を守るための考え方です。
ここが画期的・その1:
腎臓の「変化の流れ」が見える
尿蛋白やeGFRだけでは見えにくい、腎臓の変化の始まりや進み方を捉えることができます。つまり、「結果」ではなく「プロセス」を見る視点なんです。
ここが画期的・その2:
「今」だけじゃなく「将来のリスク」もわかる
腎臓・心臓・糖尿病・肥満はお互いに影響し合って、全身の健康リスクを高めます。ABCDEフレームワークは、こうしたつながりをまとめて見て、将来のリスクを早めにキャッチするのに役立ちます。
ここが画期的・その3:
多角的に評価でき、予防行動にもつながりやすい
治療や生活改善の効果をさまざまな角度から確認できるうえ、心筋梗塞や脳卒中などの予防にも役立ちます。最初のアルファベット5項目で構成されているため、覚えやすさも大きな利点です。
5. CKDは、腎臓だけの問題ではありません
― 数値は体からのメッセージ
前述の通り、心臓・腎臓・血糖値・肥満はお互いに影響し合っていることがわかってきており、心・腎・代謝(Cardiovascular, Kidney, Metabolic)をまとめてとらえるCKM症候群という考え方が広がっています。
CKDも、腎臓だけの問題として切り離して考えることはできません。腎臓は全身の血液をろ過する臓器であり、高血圧や高血糖、脂質異常といった血管への負担を強く受けます。高血圧は腎臓の機能を低下させる原因となり、腎臓の機能が低下すると体内の水分や塩分調整がうまくいかず、さらに血圧が上がりやすくなるという悪循環が生じます。また、CKDがあると心筋梗塞や脳卒中のリスクも高まります。CKDは腎臓の病気であると同時に、全身の健康状態を映し出す重要なサインなのです。
腎臓・心臓・血糖値・肥満の切っても切れないつながり
Luis M. Ruilope, Alberto Ortiz, and Gema Ruiz-Hurtado “Hypertension and the kidney: an update” より引用・改変
6. CKDと診断されたばかりの方へ
CKDと診断されたあと、どのように生活を整えていけばよいか、不安に感じる方も多いかもしれません。そんな方に向けて、日常生活での
注意点や、食事・運動・通院の工夫などをわかりやすくまとめた生活ガイドを公開しています。 これからの暮らしに役立つ情報が詰まっていますので、ぜひご活用ください。
本記事はBoehringer Grant ‘Connections’の助成を受けて作成しました。
参考
- 丸山 彰一 (監修), NHK出版 (編集)『慢性腎臓病: 食事と治療の新常識 (別冊NHKきょうの健康)』NHK出版 (2026/1/19)
- 一般社団法人 日本腎臓学会『患者さんとご家族のためのCKD療養ガイド2024』(2026/3アクセス)
- NPO法人 日本腎臓病協会『CKDの予防と治療』(2026/3アクセス)
- 厚生労働行政推進調査 事業費補助金 腎疾患政策 研究事業(2026/3アクセス)
- CareNet Academia(ケアネットアカデミア)『WHO腎疾患決議を受けERAがABCDEフレームワークを提唱』(2026/3アクセス)
- CKM症候群の提唱(米国心臓協会 学術声明) Cardiovascular-Kidney-Metabolic Health: A Scientific Advisory From the American Heart Association Circulation. 2023;148:1606–1635.(2026/3アクセス)




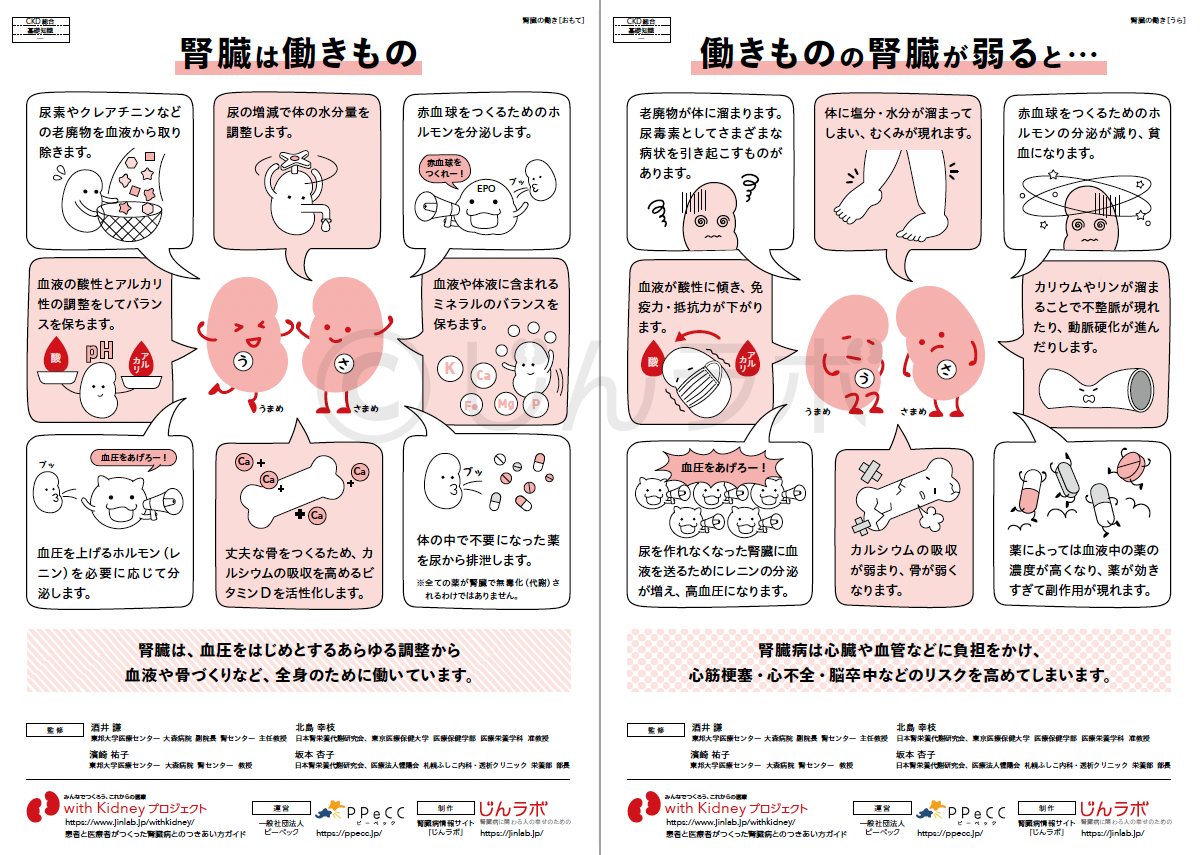 腎臓のはたらき
腎臓のはたらき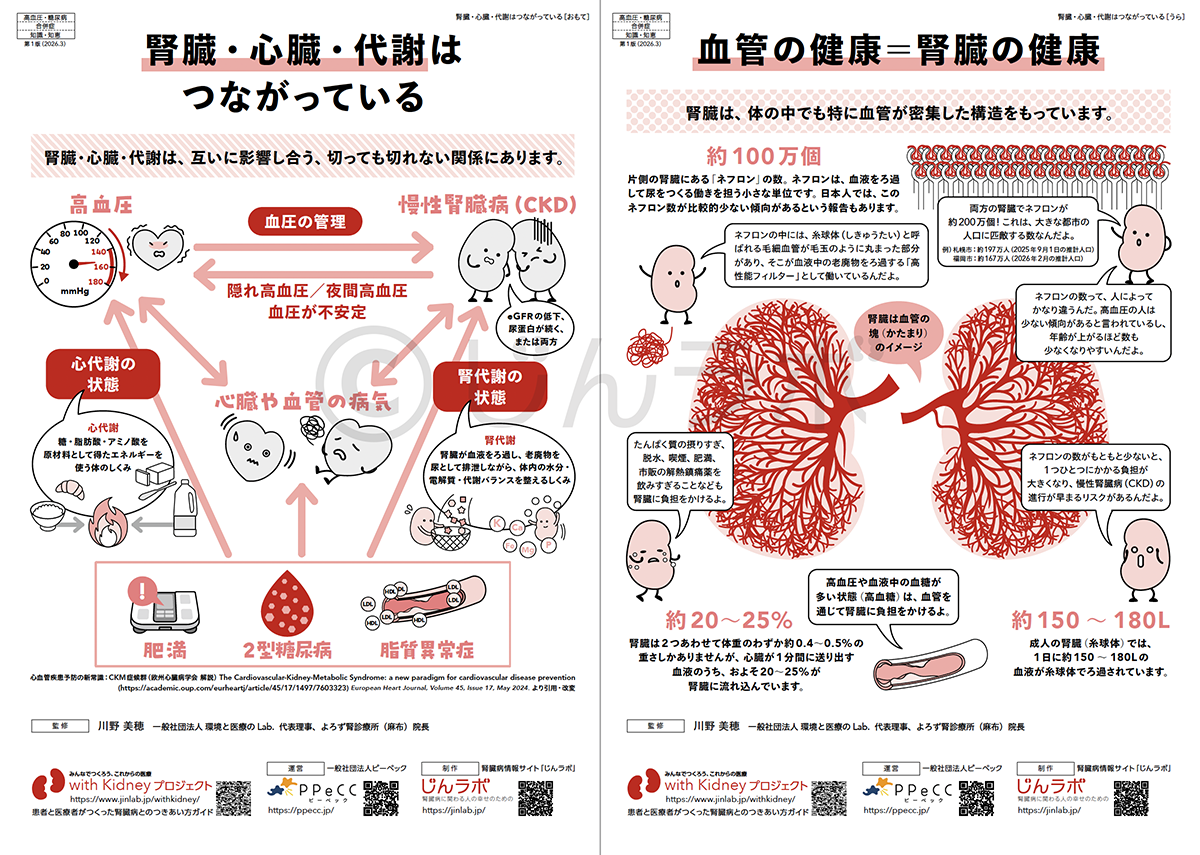 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病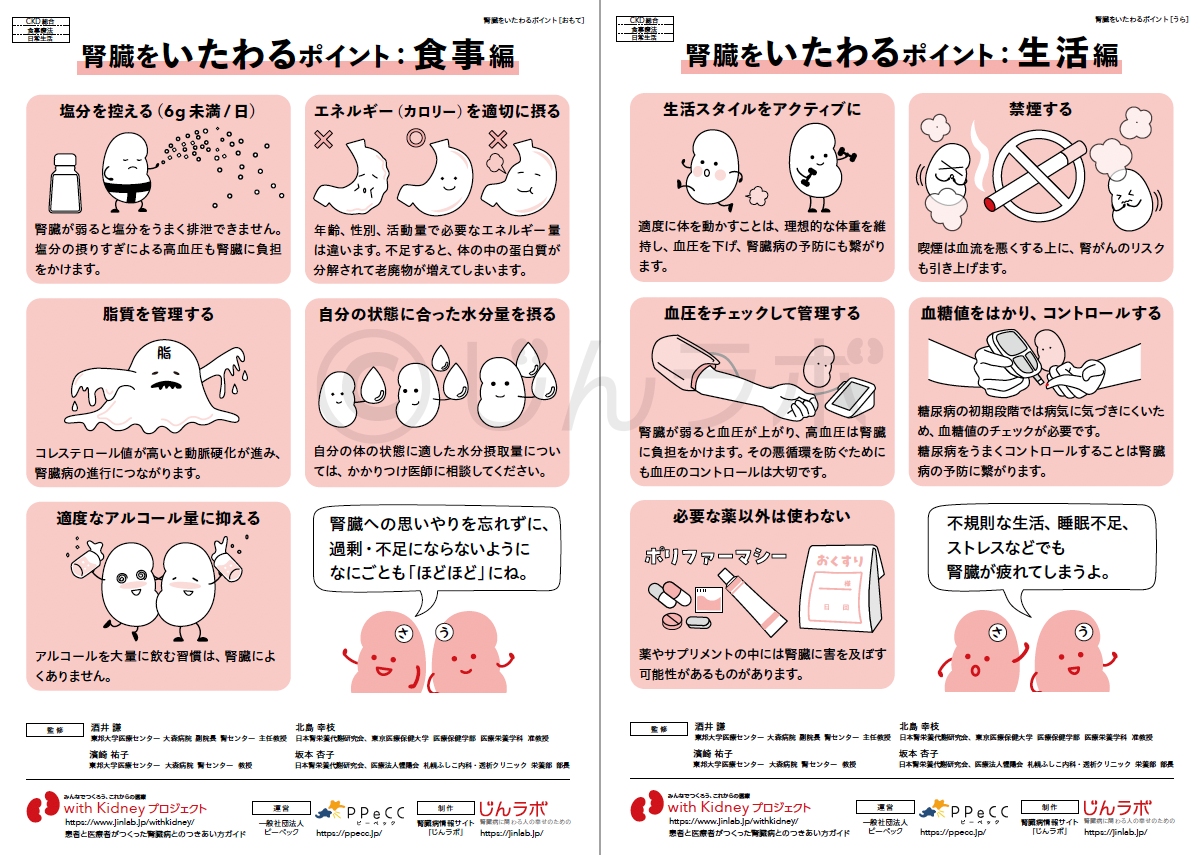 腎臓をいたわるポイント
腎臓をいたわるポイント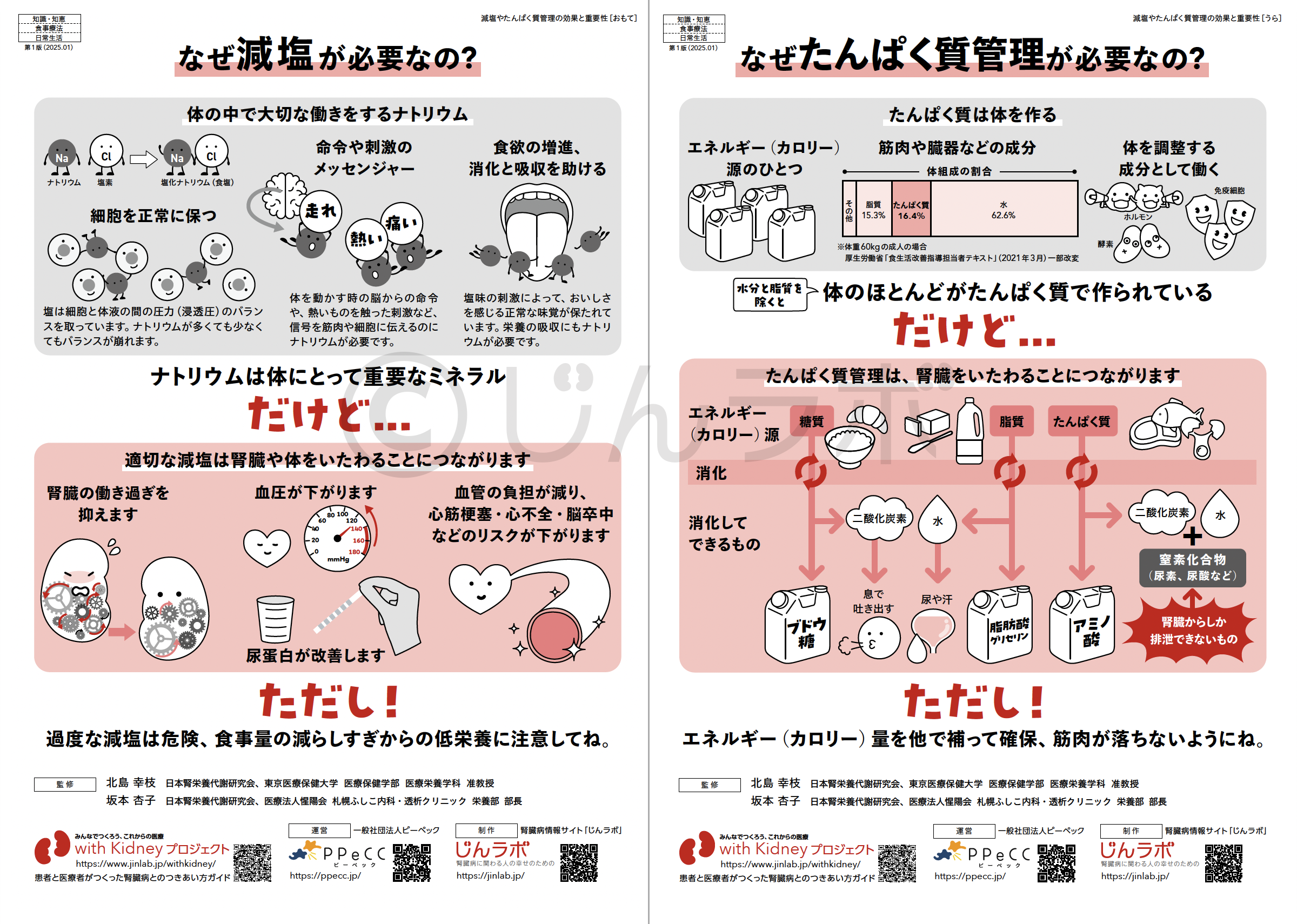 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性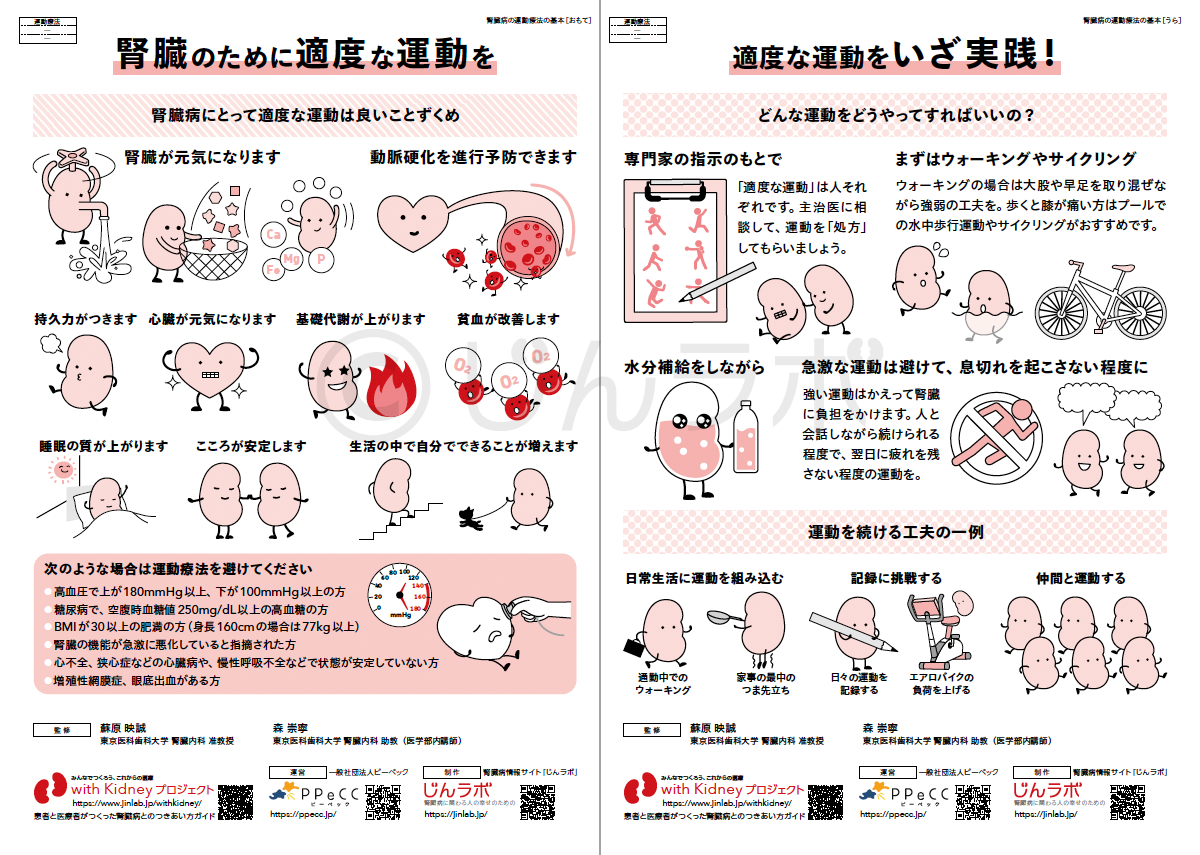 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康