基礎知識腎臓病・透析に関わるすべての人の幸せのための じんラボ
透析患者さんの水分制限と工夫
2020.7.20
緑の文字の用語をクリックすると用語解説ページに移動するよ。

生きていくうえで水は決して欠かせないもの。「健康のためには、1日に〇リットル以上の水を飲みましょう」という情報もありますが、腎臓の機能が低下している透析患者さんは水分摂取量を制限する必要があります。
適切な水分制限は難しく、特に暑い季節や鍋物がおいしい季節は水分制限が辛いと感じてしまう人は多くいます。今回は、なぜ透析患者さんに水分制限が必要なのかという理由をはじめ、水分摂取量の目安や水分制限の工夫について解説します。
水分の摂りすぎは心臓への負担増に
慢性腎臓病(CKD)で、腎臓の機能が低下すると尿量が減少します。一般的な1日の尿量は約1000mL~2000mLですが、対して透析患者さんでは0(無尿)~1500mL程度と、腎臓が健康なときと比べて少なくなるケースが多いのです。
尿量の少ない透析患者さんが水分を摂りすぎてしまうと、体に過剰な水分が溜まったままになり、透析時の除水量を増やさなければなりません。除水量が増えると血圧が低下し、こむら返りや倦怠感、動悸、嘔吐などの症状が出やすくなります。
そのほか体に水分が溜まることで、むくみや呼吸困難、血圧上昇といった症状が現れ、心臓や血管に大きな負担を与える恐れがあります。2018年の国内の透析患者さんの死亡原因は、心不全が全体の23.5%と第1位で、脳血管障害と心筋梗塞も合わせた「心血管死」の割合は全体の33.1%に上ります。
適切な除水量・水分摂取量を把握できる“ドライウェイト(DW)”とは
適切な除水量を把握するためには、ドライウェイトの設定が重要です。
ドライウェイトとは、体の余分な水分を取り除いた透析終了後の目標体重を指し、むくみや血圧、心エコー、心胸比などを参考に医師が決定します。
ドライウェイトから増えた体重は、食事量を考慮しても多くが水分です。ドライウェイトより2kg増加した場合は、食べすぎによって太ったのではなく、透析していない間に溜まった水2リットル分なので、透析では約2000mLの除水を行うことになります。
体重増加は、透析間が中1日でドライウェイトの+3%、中2日で+5%未満に抑えるのが一般的に望ましいとされています。例えばドライウェイト50kgの方は、中1日で51.5kg(+1.5kg)まで、中2日で52.5kg(+2.5kg)までの体重増加がベストです。
ドライウェイトは適時見直しを行います。
レントゲンで心胸比の変化をみて、患者さんの食欲が増加して太ってきた場合はドライウェイトを上げ、反対に食欲不振などで痩せた場合はドライウェイトを下げなければなりません。
患者さん自身が透析後に体がいつもよりしんどいと感じたり、血圧が低い(または高い)場合が続いたりするときも、ドライウェイトの見直しが必要なことがあります。
透析時間以外の体の状態や、体調の変化に合わせて見直す必要も生じるので、日頃から血圧や体調を記録しておくことが大切です。
1日の水分摂取目安量を把握しよう
例えば体重60kgの人が中1日で透析を受けている場合、体重増加を+1.8kgに抑えるには水分摂取量を1800mL以下にする必要があります。つまり、1日あたり900mLに抑えなければならないのです。
加えて、当然ですが薬を服用する際に飲む水も1日の飲水量の合計に含まれるので、薬を服用している方は注意しましょう。
しかし実際には、体から出る水分である「尿量」や「汗の量」を考慮したうえで、水分摂取量を考える必要があります。
| 体に入る水の目安(1日当たり) | |
| 食事の水分 | 1000~1200mL |
|---|---|
| 代謝水※1 | 200~350mL |
| 飲み水 | 調節の必要あり |
| 体から出る水の目安(1日当たり) | |
| 尿 | 0~1500mL |
|---|---|
| 大便 | 100mL |
| 不感蒸泄※2 | 900mL |
| 汗 | 安静時200~400mL |
※1 代謝水:食べ物が体内で燃えたときにできる水分のこと。
※2 不感蒸泄:呼気や皮膚から蒸発する水分のこと。
汗の量は個人差や環境による違いが大きく、安静時で1日に200~400mL、激しいスポーツをすると1時間で2000mL以上の汗をかく一方で、透析年数が長くなるほど汗腺が委縮するため、汗が出にくくなると言われています。体重をこまめに測るなどして、自分の発汗の状態を把握しましょう。
1日に体から出る水の量と、ドライウェイトを基にした1日に増えても問題のない体重を踏まえ、実際に1日あたり飲める水の量を調節することが重要です。
水分制限のポイント~減塩・調理の工夫~
水分制限とうまく付き合うためには、減塩や調理、そして水を飲む際の工夫が大切です。
減塩の工夫
塩分を摂りすぎると血中ナトリウム濃度が上昇して喉が渇くため、水分の摂りすぎにつながります。
透析患者さんの1日当たりの塩分摂取目安量は6g未満です。日本人の塩分摂取量の平均は男性が11g、女性が9.3g(「平成30年国民健康栄養調査」より)と、諸外国の中でも塩分摂取量が突出しているので、透析患者さんは特に意識して減塩に取り組みましょう。
- 日頃から調味料を測る習慣をつける。
- 醤油や味噌、ソースなど塩分の多い調味料の多用は避け、出汁や酸味、香辛料、香味野菜を活用して調味する。
- 調味料はかけずに小皿で付ける。
- インスタント食品や加工食品は避ける。
料理・食事の工夫
- 主食に水分量の少ないパンや餅を取り入れる。
- 水分の多い汁物や麺類、鍋物は汁を飲みすぎない。
- 塩分の多い食事や甘みの強い菓子類は喉が渇きやすくなるため控える。
- 水分量の多い「蒸し料理」や「煮込み料理」は控え、水分量の少ない「炒め料理」や「焼き料理」を食べるよう意識する。
飲み水の工夫
- 1日の水分量を水筒やペットボトルに入れて、水分量を管理する。
- 水を飲むコップは小さいものを選ぶ。
- 喉が渇いた時は氷(約20mL)を舐めたり、うがい(約10mL)をしたりする。
- 水をペットボトルに入れて凍らせ、溶かしながら少しずつ飲む。
身近な飲み物の塩分やカリウム・リンの含有量
1日に飲める水分量が限られているのであれば、好きなものを飲みたいと思うかもしれません。しかし身近な飲み物には、透析患者さんが摂取量に注意しなければならない「カリウム」や「リン」が多く含まれているものがあります。腎臓の機能が低下するとこれらが体外へ排出されにくくなり、高カリウム血症では、最悪の場合は重篤な心不全や麻痺を起こす恐れがあります。また、長期間の高リン血症は、動脈硬化や異所性石灰化の原因にもなります。
身近な飲み物と、カリウムやリンの含有量は下記の通りです。含有量が多い飲み物に注意しましょう。
週3回の血液透析を行っている透析患者さんの摂取量の目標は、カリウムは1日あたり2,000mg以下、リンは体重60kgの場合は1日あたり810〜1,080mg程度です。
| リン(mg) | カリウム(mg) | 食塩相当量(g) | |
|---|---|---|---|
| コーヒー(ドリップ) | 7 | 65 | 0 |
| コーヒー(加糖) | 19 | 60 | 0.1 |
| 紅茶 | 2 | 8 | 0 |
| 麦茶 | 1 | 6 | 0 |
| 玉露 | 30 | 340 | 0 |
| 煎茶 | 2 | 27 | 0 |
| ほうじ茶 | 1 | 24 | 0 |
| 玄米茶 | 1 | 7 | 0 |
| ウーロン茶 | 1 | 13 | 0 |
| コーラ | 11 | 微量 | 0 |
| 牛乳 | 93 | 150 | 0.1 |
| スポーツドリンク | 0 | 26 | 0.1 |
| ビール(淡色) | 15 | 34 | 0.1 |
| 赤ワイン | 13 | 110 | 0 |
| 白ワイン | 12 | 60 | 0 |
| 焼酎 | 0 | 0 | 0 |
| ウイスキー | 微量 | 1 | 1 |
出典:文部科学省「日本食品標準成分表2015年版(七訂)」
ドライウェイトが増えてしまうのは水分量の多い食品が原因?
飲み水の量をしっかり管理しているにもかかわらず大幅に体重が増えてしまう人は、無意識のうちに下記のような水分量が多い食品を摂っている可能性があります。
| 水分量の多い食品 | ||
|---|---|---|
| 食品名 | 水分量(100gあたりg) | |
| もずく | 97.7 | |
| しらたき | 96.5 | |
| チンゲン菜 | 96.0 | |
| レタス | 95.9 | |
| きゅうり | 95.4 | |
| おもゆ(精白米) | 95.0 | |
| いちご | 90.0 | |
| スイカ | 89.6 | |
| ヨーグルト (低脂肪・無糖) |
89.2 | |
| コーヒーゼリー | 87.8 | |
| 牛乳寒天 | 85.2 | |
| コーンクリームスープ | 83.6 | |
| シチュー | 78.1 | |
| だし巻き卵 | 77.5 | |
| ラクトアイス(低脂肪) | 75.2 | |
| カスタードプリン | 74.1 | |
| ナチュラルチーズ (カテージ) |
72.9 | |
出典:文部科学省「日本食品標準成分表2015年版(七訂)」
特に、野菜や果物は水分量が90%程度のものが多いため、食べた分量が摂った水分量にあたると考えるといいでしょう。麺類をはじめ、鍋物、スープ、煮物、蒸し料理も水分が多いほか、「水分量の多い食品」に挙げた「だし巻き卵」や「アイス」のように、意外と水分量が多い食品もあるので、「水分=液体」と思い込まないことも大切です。
主治医の指導を基に無理のない水分制限を
水分制限のためには、日頃の体調管理と水分摂取の工夫、減塩がとても重要です。
水分をどれくらい制限するべきかは透析患者さん一人一人異なります。慣れるまでは大変ですが、主治医の指導を受けて少しずつ工夫を重ねてみましょう。
参考サイト
- キッセイ薬品工業株式会社「これだけは知っておきたい食事管理のポイント」
 (2020/6 アクセス)
(2020/6 アクセス) - 望星第一クリニック「食事・水分について」
 (2020/6 アクセス)
(2020/6 アクセス) - Medipress透析「ドライウエイトの設定」
 (2020/6 アクセス)
(2020/6 アクセス) - サントリーホールディングス株式会社「水大辞典」
 (2020/6 アクセス)
(2020/6 アクセス) - 厚生労働省「平成30年国民健康栄養調査」
 (2020/6 アクセス)
(2020/6 アクセス) - ホロニクスグループ「2018年11月号 水分コントロールのポイント」
 (2020/6 アクセス)
(2020/6 アクセス) - 日本透析医学会「わが国の慢性透析療法の現況 2018年12月31日現在」
 (2020/6 アクセス)
(2020/6 アクセス) - 日本救急医学会「不感蒸泄」
 (2020/6 アクセス)
(2020/6 アクセス) - マルホ株式会社「皮脂欠乏症の主な原因:透析」
 (2020/6 アクセス)
(2020/6 アクセス) - 日本腎臓学会 編「慢性腎臓病に対する食事療法基準2014年版」
 (2020/7 アクセス)
(2020/7 アクセス)




 腎臓のはたらき
腎臓のはたらき 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病 腎臓をいたわるポイント
腎臓をいたわるポイント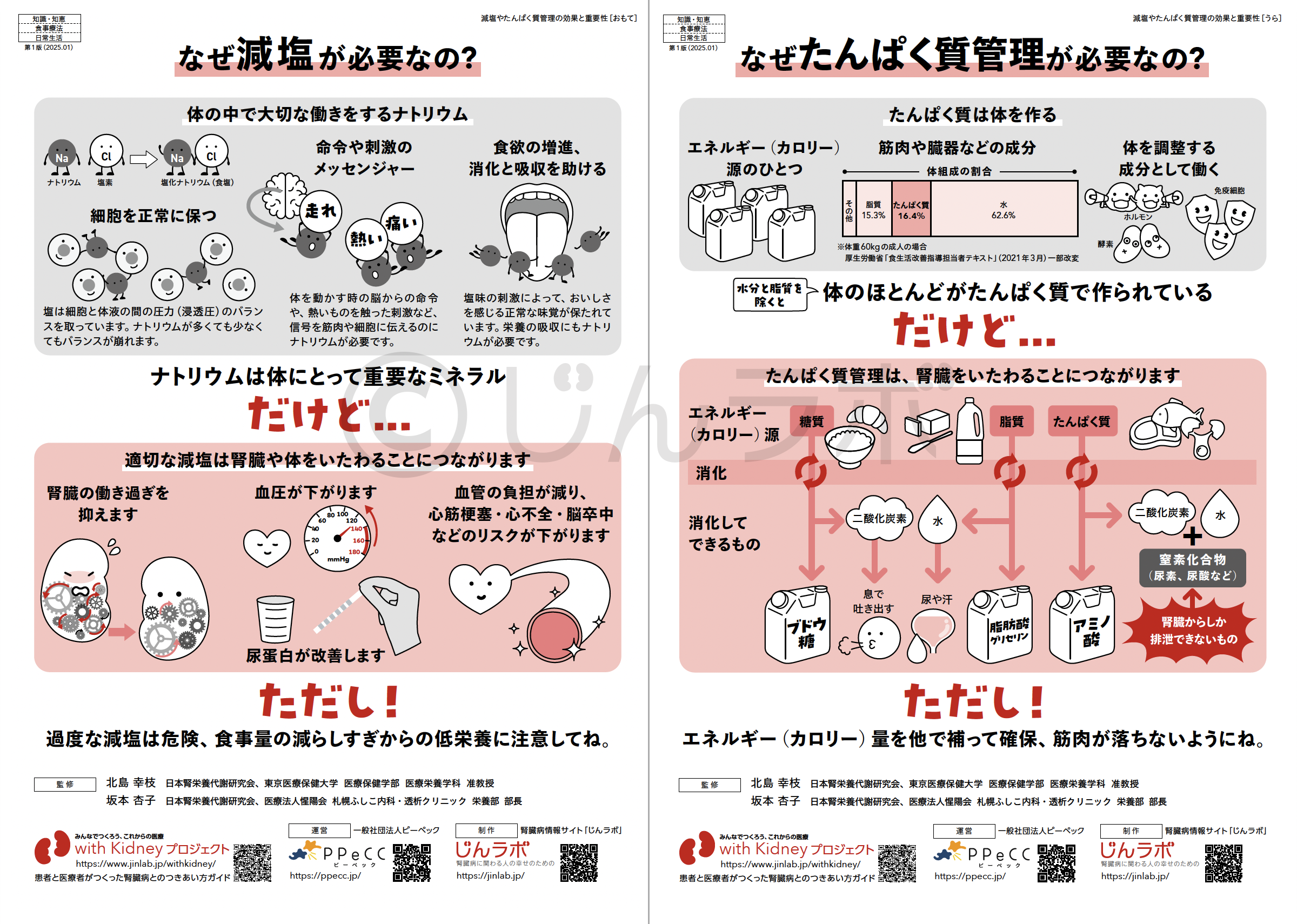 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性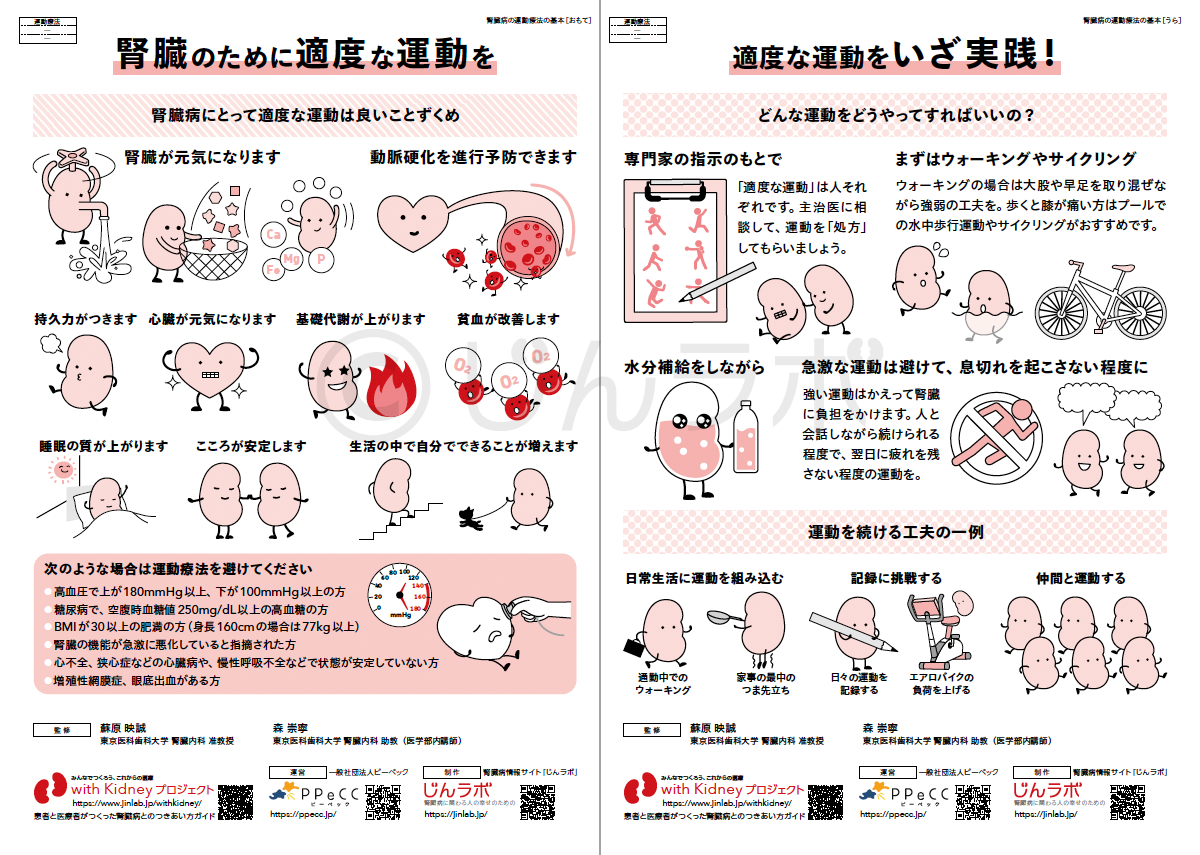 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康