生き活きナビ(サポート情報)腎臓病・透析に関わるすべての人の幸せのための じんラボ
透析患者さんにとって大切な心臓のはなし
【第3回】透析をしていると、どんな心臓病になるのかを知りたい〜透析の循環器合併症で危険なものは何?
2016.3.14
緑の文字の用語をクリックすると用語解説ページに移動するよ。

前回の「次に、心臓で苦しまないために。」では「どうすれば心臓を悪くしないですむのか、悪くなったらどうすれば良いのかを知りたい。」についてお話しさせていただきました。今回は「透析の循環器合併症で危険なものは何?」についてです。
- ①自分の心臓は大丈夫かどうかを知りたい
- 何を定期的に検査して、何に気をつけていればよいのか?
- →【第1回】まずは、心臓を知るために。 をご覧ください。
- ②どうすれば心臓を悪くしないですむのか、悪くなったらどうすれば良いのかを知りたい
- 心疾患の予防策は何? 治療法は?
- →【第2回】次に、心臓で苦しまないために。 をご覧ください。
- ③透析をしていると、どんな心臓病になるのかを知りたい
- 透析の循環器合併症で危険なものは何?
- →今回のお話です。
極論すると、私の経験上「大動脈弁狭窄症」がもっとも危険です。
ただしこれは治療介入が早くかつ適切であれば乗り越えることができる病気です。特に現在ではさまざまな治療法が用意されており選択肢が広がりました。
この大動脈弁狭窄ですが、最も適切な治療は外科手術です。したがって体力がなかったり、状態があまり良いとはいえない場合、一昔前であれば「諦めて」いた病気でした。
しかし現在では「諦めなければなんとかなる!」病気になっていて、実は効果がやや弱く、繰り返し治療する必要があるものの、ご高齢・状態が悪い方でもカテーテルでの治療が可能な経皮的大動脈弁掲載術(PTAV)という治療があります。
ただし何をすれば良いかを知っていればの話です。ここがかなり重要です。大動脈弁狭窄をお持ちの方でしっかりした治療方法の提示を受けていない場合はご注意ください。
また、ことの重要性を医療従事者が理解していない可能性があります。例えば上記大動脈弁狭窄症による胸痛発作があった場合、例えその場は安定したとしてもその後2年間生きていられる可能性は相当低いものになります。要約すると「放っておいたら概ね死ぬ」という病気なのです。
上記、疾患の事例にもある通り結局大事なことは下記の2点になります。
1. 早めに気づけるか・事前に予防できるか
2. 適切な治療法の提示を受けているか
これが結構難しいのです。
そのためにはどうすれば良いか簡単です。毎回同じ話で申し訳ありませんがこうです。
1. きちんと医療従事者に症状を伝えること
(伝えるとまた色々言われてうるさい、どうせ何もしてくれない、は出来るだけ避けていただけると個人的には嬉しいです。)
2. 相談する相手を確保しておくこと
これも結構難しいのですが、自分の身の回りにいる医療従事者を信用してみてください。信用してもらえるよう日々努力している方がほとんどです。
さて、それでは各論を。興味のある方だけ読んでください。
心臓は4つの部品から出来ていると考えてください。
- 弁(大動脈弁や僧帽弁と言った逆流を防ぐもの)
- 血管(右1本、左2本で計3本の冠動脈)
- 電線(刺激伝導系・脈を伝えているもの)
- 筋肉(心臓の筋肉、すなわち心筋)
それぞれが悪くなります。
1. 弁の病気
一番危ない病気は弁の異常による心臓の病気です。大動脈弁狭窄や僧帽弁閉鎖不全といった名前がついており、全部含めて弁膜症と呼びます。
上記のごとく大動脈弁狭窄には外科手術が最も有効な治療法ですが、僧帽弁閉鎖不全に関してはそうでもありません。体重のコントロールや循環器的な介入により全く手術は必要なくなる可能性もそれなりにあります。
どうやって危ない弁膜症とそうでないものを見分けるかですが、どの弁が悪くなっているにせよ「狭窄症」と書いてある場合には注意が必要です。
「閉鎖不全・逆流」と書いてある場合にはご自身の生活習慣やドライウェイト(DW)を見直すと良くなってくることが多いです。
なぜ?の理論については簡単で以下の通りです。
<狭窄>
出て行くものが少ない
↓
体重は高めに、ただし体重を高めにしたところで硬い弁が治るわけではない
↓
治りたければ治療をせざるを得ない。
<閉鎖不全>
弁が広がってしまっている
↓
体重を下げる、ないし塩分を減らす、血圧を落ち着ける
↓
広がったものが再度縮んでくることがある
2. 血管の病気
一番かかりやすい病気は虚血性心疾患です。
治療法は薬からカテーテル、外科的な手術まで幅広く存在しており、心筋梗塞にならなければそれほど大変という訳でもないことが多い病気です。
狭心症は血管が詰まりかけている状態、一方心筋梗塞は血管が完全に詰まった状態、といったイメージです。
心筋梗塞になってしまうと規模次第では大変なことになります。(勿論、治療が早かったり規模が小さければ大きな問題にならないこともあります。)
血管が細いうちに治療介入できれば、あまり大きな問題にならないことが多いです。早めに治療を行うようにしたいところですが、治療には抗血小板剤の内服が必要になります。これが、後々出血の大きな問題を引き起こすこともあり「治療をしたら大丈夫!」というものでもありません。
何分、生活習慣病の予防が大事になります。
3. 電線の病気
不整脈については概ね心臓を動かしている電線の異常や電線の動作不良(電解質異常)によって起こります。実はほとんどの不整脈は、不整脈自体を治療するというよりは不整脈の原因になっていることを治療するほうが重要になります。
脈が早いものを頻脈、遅いものを徐脈といいますが、一般的にはその他原因を精査した後に他に原因がないようであれば頻脈にはカテーテルや薬物治療を、徐脈にはペースメーカー挿入を行います。
放っておいて良い物は症状がないもの、原因がないものです。
特に透析が関わっていれば腹膜透析の方以外、脳梗塞の予防で心房細動時に抗凝固療法を行う必要もありませんので概ね上記のようになります。
一部の心房細動で脳梗塞の予防が必要になるケースが僅かに存在しますが、基本的には症状のない不整脈はあまり治療対象になりません。
一方放っておいてはいけないものは症状があるもの、心臓に原因がありそうなものです。
当たり前ではあるのですが、不整脈の重症度は持続時間や心拍数では決定しません。症状の有無や基礎心疾患の有無・その他基礎病態の有無を検討すべきです。
4. 筋肉の病気
これが一番悩みます。心筋の病気は心筋症といって重症度もさまざまです。透析や薬物を少し調整すればなんとかなるものから、何をしても治らないものまでいろいろあります。それらの見分け方はかなり難しく、治療をしてみてその結果がどうなるかを注意深く観察する必要があります。
自分がこれになっているかどうかを確認する最も簡単な方法は、定期的なレントゲンと心臓エコー、心電図検査になります。残念なことに心臓エコーを当てないとわからない場合が多く、定期的な心臓エコーを行うことで早期発見が可能になることが多いです。
この記事はどうでしたか?
▼生き活きナビ内検索
▼おすすめのタグ
- 高血圧の方
- 糖尿病の方
- 透析をしていないCKDの方
- 透析をしている方





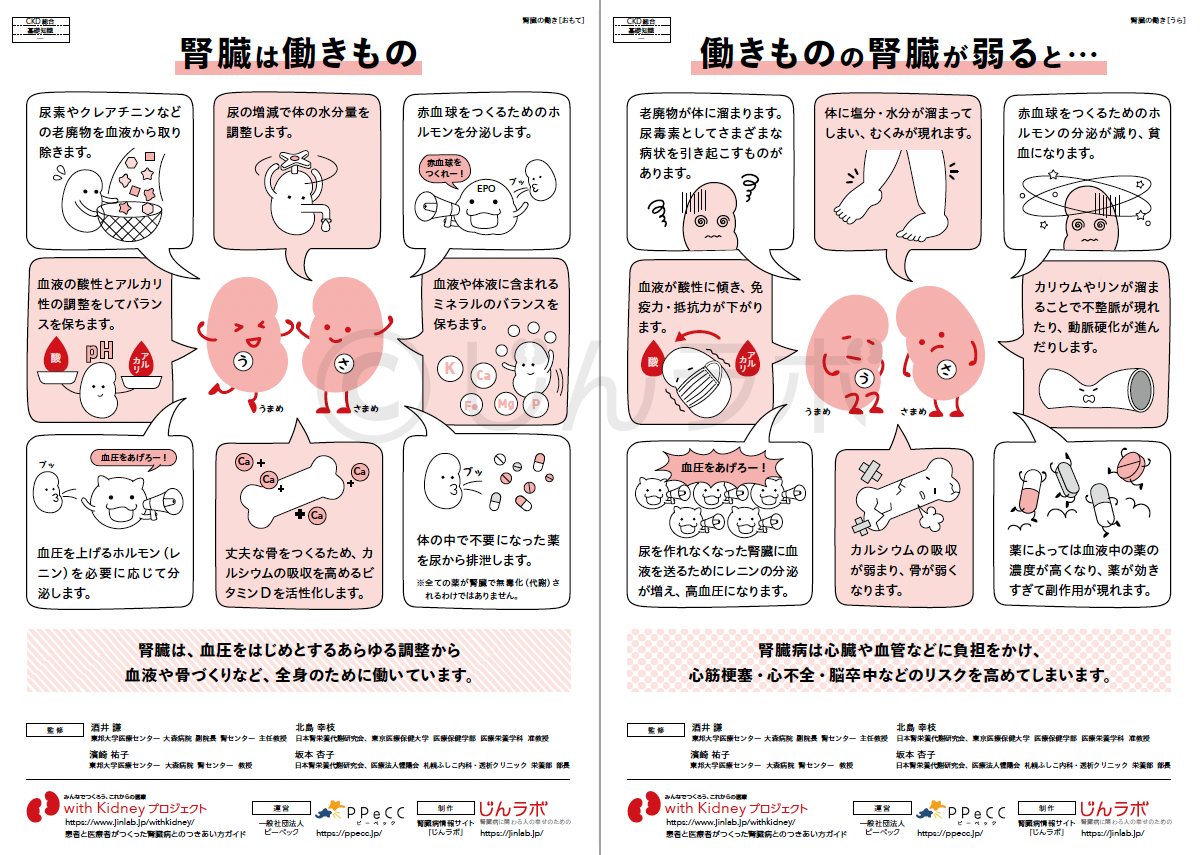 腎臓のはたらき
腎臓のはたらき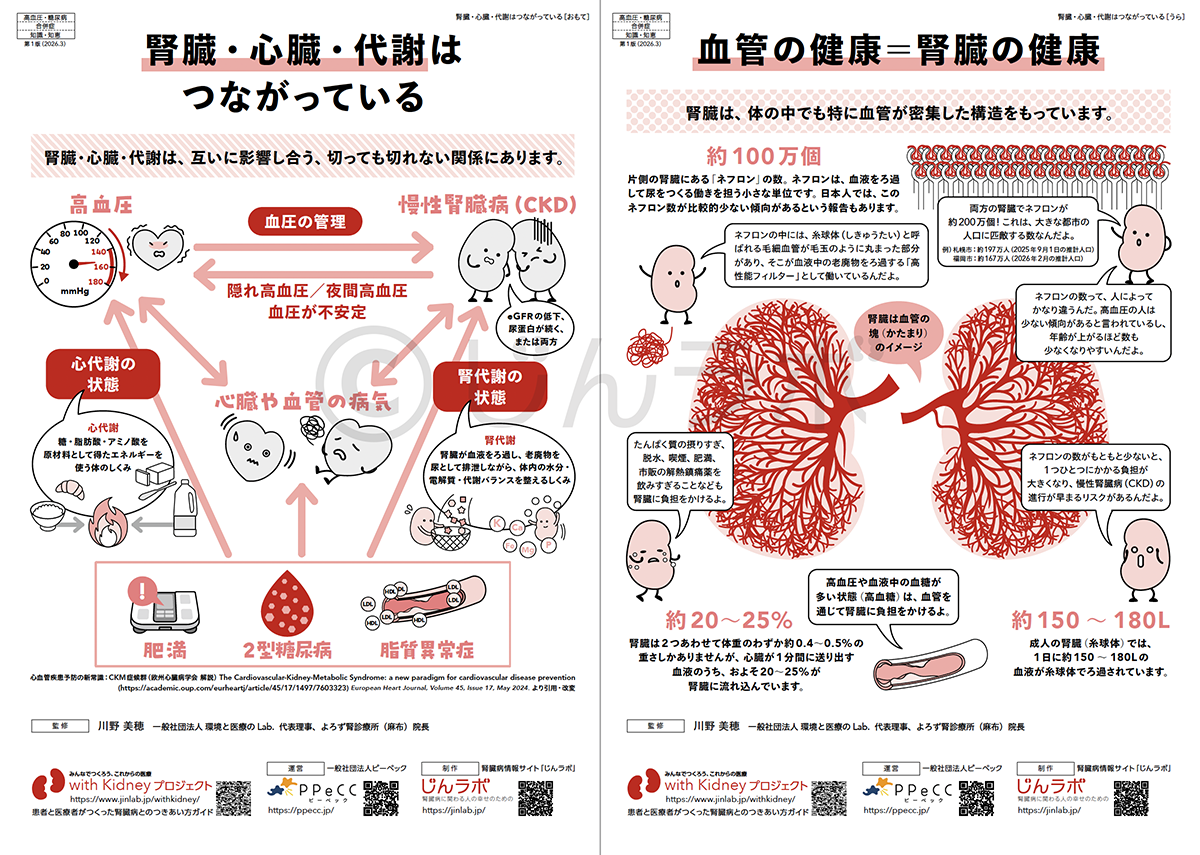 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病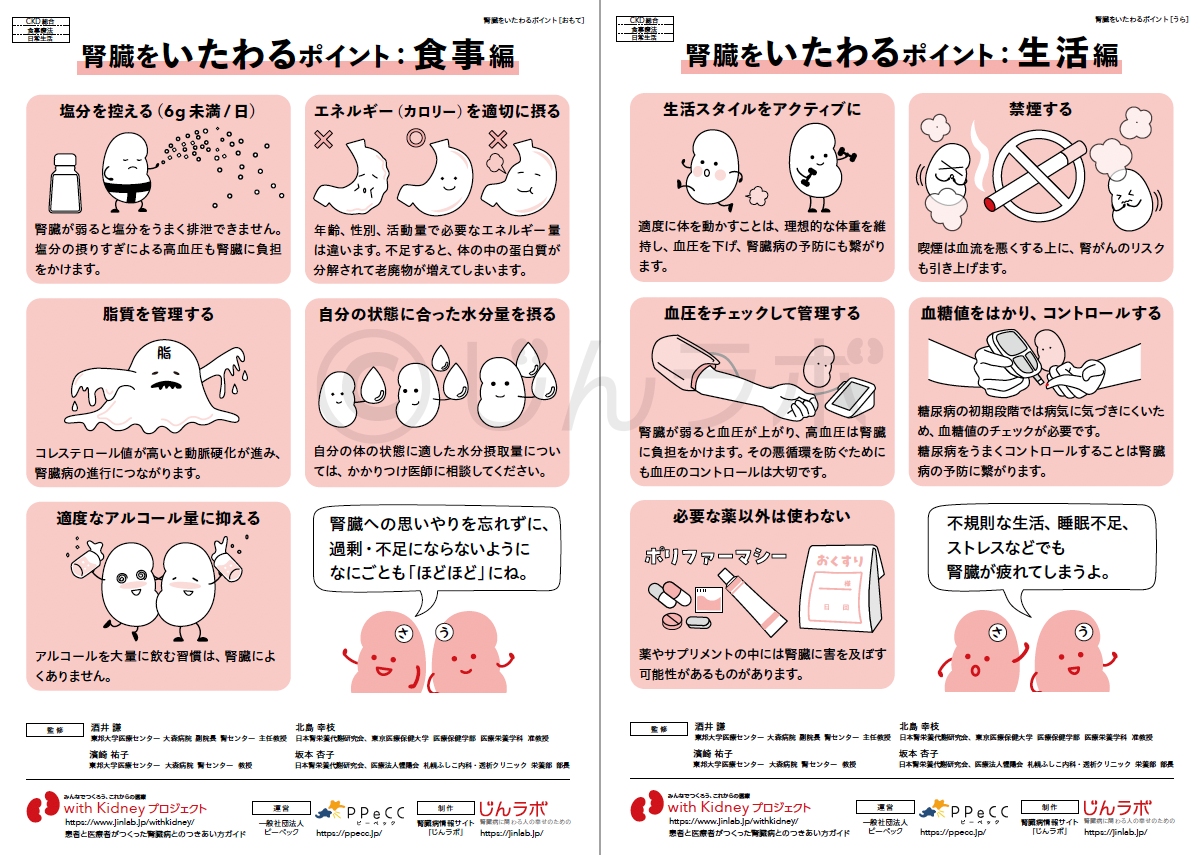 腎臓をいたわるポイント
腎臓をいたわるポイント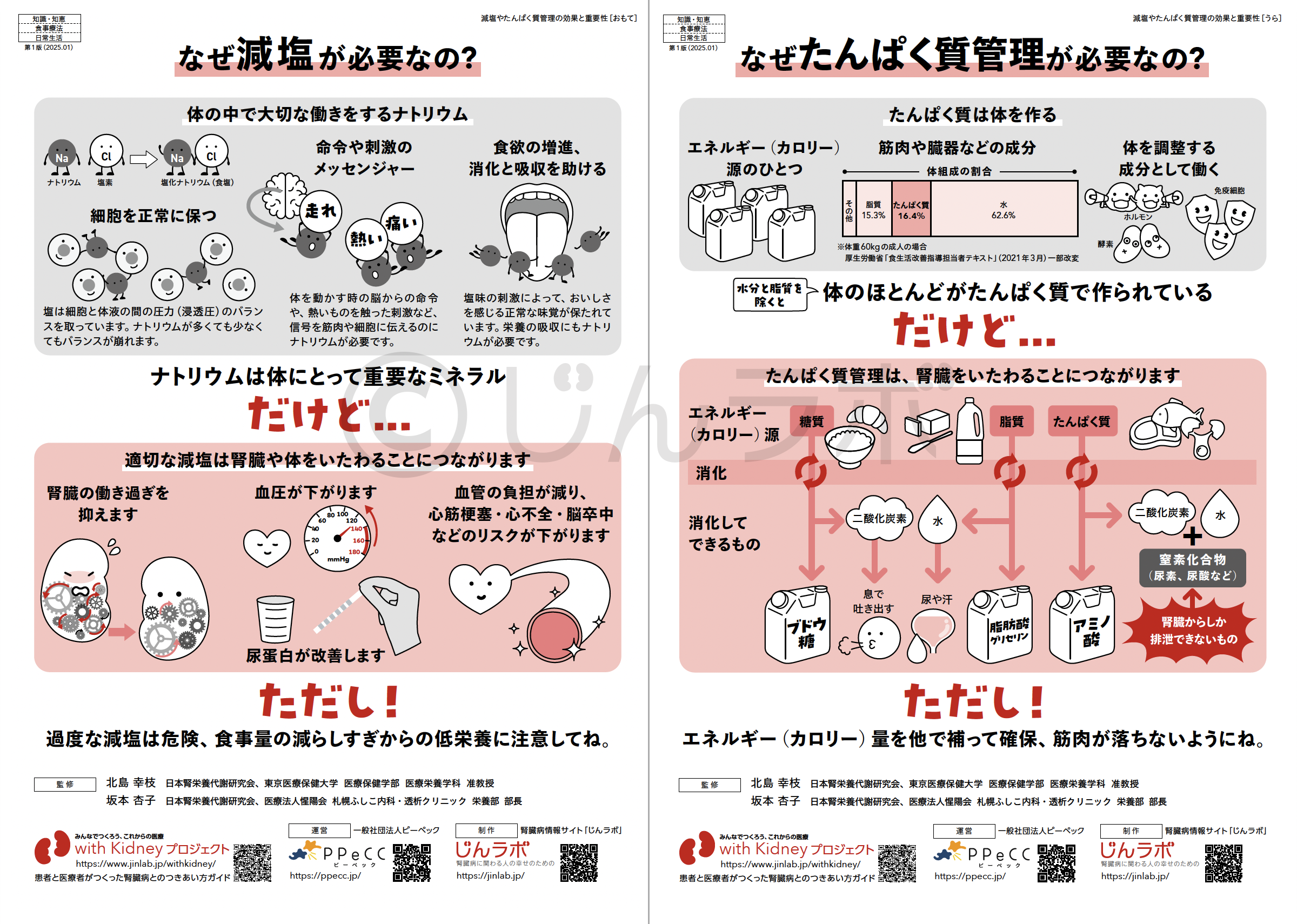 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康