生き活きナビ(サポート情報)腎臓病・透析に関わるすべての人の幸せのための じんラボ
知っておきたい「治験」のこと
〜新しいくすりが生まれるために
【第2回】
治験に参加する場合の手順と治験のメリット・デメリット
2018.5.14
緑の文字の用語をクリックすると用語解説ページに移動するよ。

前回の第1回「治験とは」では、くすりが生まれる流れや、現在私たちが使用しているくすりは多くの患者の協力で生まれ、未来へ受け継がれていることなどについて学びました。さらに、厳しいルールに従い参加者の人権や安全を最優先に行われていることもご理解いただけたと思います。
治験は、主治医から参加の提案がある場合と患者が自分の意志で参加する場合があります。今回は患者の意思で参加する場合の手順と、治験のメリット・デメリットについて学びましょう。
治験の流れ
(患者自身で治験情報を収集し、参加を希望する場合)
| ❶ | 治験募集情報の確認 |  |
|---|---|---|
治験参加者募集情報の内容が自分の症状に当てはまるか、実際に通院できるかなどを確認します。 |
||
| ❷ | 主治医に相談 | |
| 治験に参加を希望する場合は、必ず主治医に相談します。 そのためには自分の状態、治験の目的や対象、方法について、自分自身で十分把握しておく必要があります。 |
||
| ❸ | 治験参加の意思決定 | |
| 条件が合い、主治医の同意が得られたうえで、治験への参加を検討したい、参加したい場合は、その募集情報に沿って、電話や申込フォームから参加意思を連絡します。 |
| ❹ | 病院、診療所などの治験実施医療機関の案内 |  |
|---|---|---|
| 治験の実施概要の説明といくつかの質問を経て、治験への参加が可能かどうか確認されます。その後、近隣の病院や診療所などの治験実施医療機関が案内されます。 この時点で「治験の募集内容と合わない」と判断される場合もあります。 |
||
| ❺ | 事前説明 |  |
| 治験実施医療機関にて、まずは治験担当医師や治験コーディネーター(CRC)(※1)などから「同意・説明文書」で治験に関する詳しい説明を受けます。 疑問点などがあれば治験担当医師に質問し、納得いくまで確認をしてください。 「同意・説明文書」
|
||
| ❻ | 同意・署名 |  |
| 治験は「インフォームド・コンセント(※2)」(=医師等からの十分説明と、患者自身の意思で治験を受けることの文書での同意)がないと始められません。 治験の内容を理解し、治験に参加することに納得したら同意書に署名します。 |
||
| ❼ | 参加条件の確認(診察や検査) |  |
| 治験対象の病気の程度、これまでの経過や合併症、治験実施医療機関に通院できるか、年齢や性別等が治験ごとに詳細に決められています。そのため参加に同意した方には参加条件に合うかどうかの診察や検査を行います。その結果により、患者が希望しても参加できない場合もあります。 |
| ❽ | 治験薬の使用→診察・検査治験 |  |
|---|---|---|
| 治験担当医師から指示された用法・用量を守り、一定期間治験薬を使います。 場合により通常よりも通院回数が増えることがあります。また、治験参加中は普段よりも詳しい診察や検査が実施され、病状の回復具合だけではなく体調の変化を詳しく調べられます。また、安全の確保と信頼できるデータ収集のため、食事や運動への注意、飲酒、喫煙の制限など、治験中に守らなければいけないこともあります。 そして体調の変化があれば、すぐに治験担当医師に報告します。患者の些細な気分や症状の変化を早期に知ることは、多くの患者に起こる可能性のある副作用を未然に防げることにもつながり、非常に大切です。 こうして治験が終了します。 |
※1 治験コーディネーター
患者さんと医師、さらに製薬企業との連絡役となり、治験の円滑な運営をサポートする専門的スタッフです。看護師や薬剤師など、看護やくすりの知識を持つ人が治験コーディネーターとなるケースが多くみられます。
日本製薬工業協会(製薬協) くすりの情報Q&A 5.くすりを創り育てる より引用
※2 インフォームド・コンセント
治験を受ける前に、病気のことや治療の方法などについて、医療者から十分説明を受けます。その後患者がその内容をよく理解し、納得した上で自らの自由意志に基づいて治験を受けることに同意することです。
- 治験担当医師や治験コーディネーター(CRC)から、治験の目的、方法、治験に参加しない場合の治療法、「くすりのタマゴ」の特徴(予測される効果と副作用)などが記載された「説明文書」を手渡され、その内容が詳しく説明されます。
- 治験に参加するかしないかは、誰からも強制されることなく、自分の意思で決めます。
- 説明文書を持ち帰って家族に相談してから決めることもできます。
- 参加することに同意したら「同意文書」に患者と治験担当医師がそれぞれ自筆で署名し、その控えと説明文書が渡されます。
- 同意して治験が始まった後でも「やめたい」と思った場合は、いつでも自分の意思で参加を取りやめることができます。
- 参加に同意しなかった場合、また途中でやめた場合のいずれにおいても、それにより不利益な扱いを受けることはありません。
シミックヘルスケア株式会社資料より引用して改変
治験参加のメリット・デメリット
治験のメリット・デメリットは人によって異なりますが、代表的なものは以下の通りです。
| メリット | デメリット |
|---|---|
|
|
治験参加者の負担軽減のしくみ
治験に参加すると、通常の治療に比べて通院や検査の回数が増えることもあります。このような場合、患者の負担を少なくするために治験を行っている病院では、さまざまな配慮がなされています。
これらの内容は、治験や治験実施医療機関によって異なります。
負担軽減策の例
- 治験のための通院交通費や、仕事を休むなどの経済的負担軽減のため、治験のための通院1回ごとに平均7,000円の負担軽減費支給
- 治験を依頼している製薬会社による、治験薬を使用している期間中の検査費用と同種同効薬に関わる費用の負担
- 診察待ちの時間を短くするように、治験専門の外来診察の設置
- 服薬指導や患者さんの相談を受ける専任の看護師・薬剤師の配置
- 治験や健康などに関する質問や相談に応じる治験相談窓口の設置
また、万が一「くすりのタマゴ」の副作用により健康被害が生じた場合は、適切な治療を行い、必要に応じて治験を依頼している製薬企業から補償が受けられます。なお、補償の内容は治験により異なる場合があります。
一般の治療と治験の違い(製造販売前臨床試験の場合)
| 比較の対象 | 一般の治療 | 治験 |
|---|---|---|
| 使用される薬は? | 厚生労働省の承認がとれています。 | 厚生労働省の承認はとれていません。 |
| 薬を飲む目的は? | 治療を目的として飲みます。 | 試験を主な目的としますが、治療的な側面を持つこともあります。 |
| 病院は? | 患者さんが希望する病院であれば、どこでも治療を受けられます。 | 患者さんが希望しても、指定の病院以外受けることができません。 |
| 医師は? | 主治医以外の医師が診察することもあります。 | 治験担当医師(複数の場合もあります)が一貫して診察します。治験担当医師以外が診察することはありません。 |
| 診察時間は? | 一般的には短時間です。 | 一般の治療より長くなります。 |
| 検査内容は? | 健康保険の適用範囲内で行われます。 | 一般の治療より、きめ細かな検査を行われます。 |
シミックヘルスケア株式会社資料より引用して改変
医療の発展を自分ごととして考え、未来に繋げましょう
ここまで具体的に治験に参加する場合の流れについてご説明しました。「治験」についてかなりご理解いただけたのではないでしょうか。私も「自分が治験に参加した場合」を今回ではじめてイメージできました。
「治験」は自分の身体を使うわけですから、気軽に参加を決められるものではありません。しかし、法に基づいた厳しいルールのもと「安全性」と「人権」「本人の意思」が何より最優先され、それを実現するためにきめ細やかな手順で慎重に進められます。内容によっては自分も参加を検討できるかも、と思った方もいらっしゃるのではないでしょうか。
日本での新薬の開発は、アメリカやヨーロッパにくらべ5倍もの時間がかかっています。その原因として、「治験」という言葉や制度自体があまり知られていなかったり、良くないイメージが強かったりと、「治験」への理解が遅れている面があるそうです。
日本は国民皆保険(すべての国民が健康保険に加入する制度)ですので、医療費の個人負担が比較的少ないため治験で受けられる治療にメリットを感じにくく、さらに「医療は医師が方針、治療方法をきめるもの」という考えが他国より強いという、医療文化の違いもあります。
「医療」は医療者や製薬企業などの医療従事者の方々だけで創り上げるものではなく、患者である私たち、そして今は病気に罹っていない方も含め社会のすべての人たちが自分ごととして考え、関わっていくことが大切です。
ひとり一人の尊い気持ちによって成り立つこの「治験」への理解を進め、よりよい医療を未来に繋げていきたいですね。
参考
- 公益社団法人日本医師会治験促進センター「新しいくすりをつくるために 治験ってどんなこと?」(2018/04 アクセス)
- シミックヘルスケア株式会社 healthクリック「治験参加の流れ、参加にあたっての注意事項」(2018/04 アクセス)
- 日本製薬工業協会(製薬協) くすりの情報Q&A(2018/04 アクセス)
- 厚生労働省 治験について(一般の方へ)(2018/04 アクセス)
この記事はどうでしたか?
▼生き活きナビ内検索
▼おすすめのタグ
- 高血圧の方
- 糖尿病の方
- 透析をしていないCKDの方
- 透析をしている方



 腎臓のはたらき
腎臓のはたらき 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病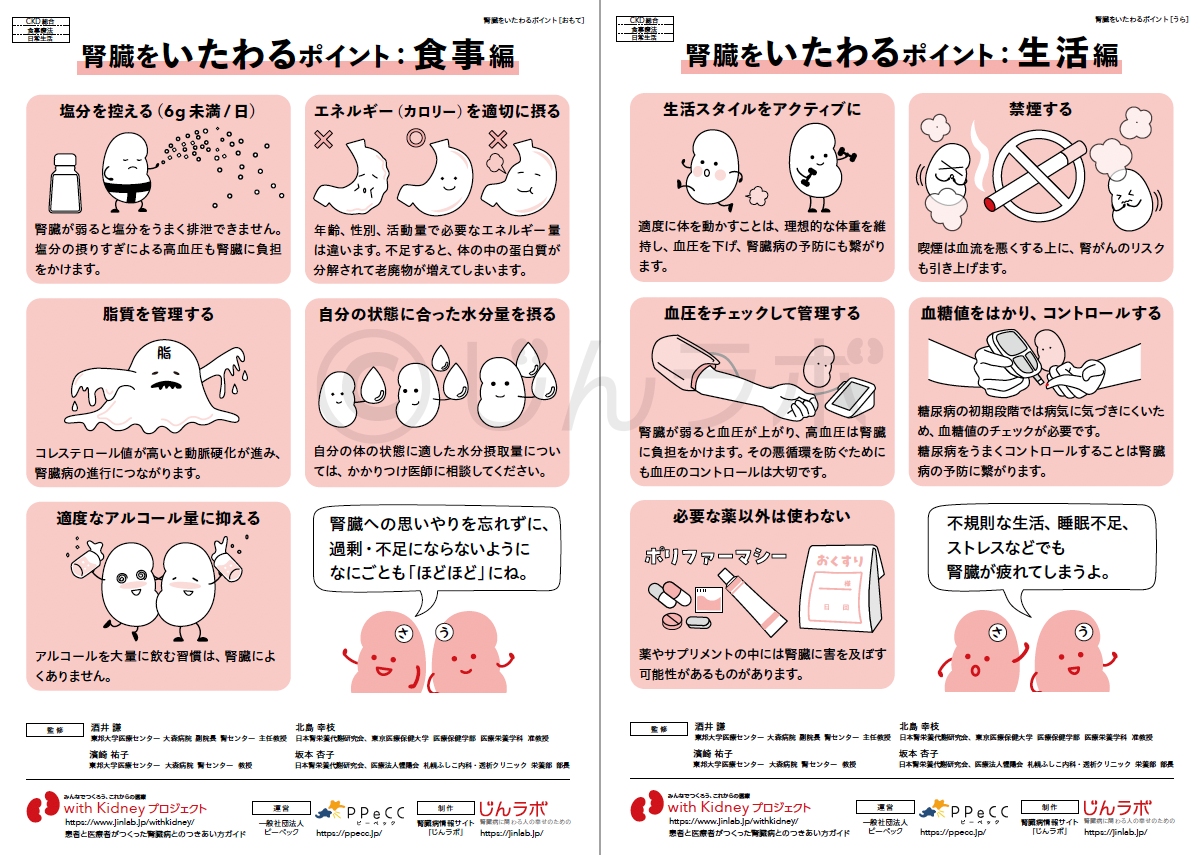 腎臓をいたわるポイント
腎臓をいたわるポイント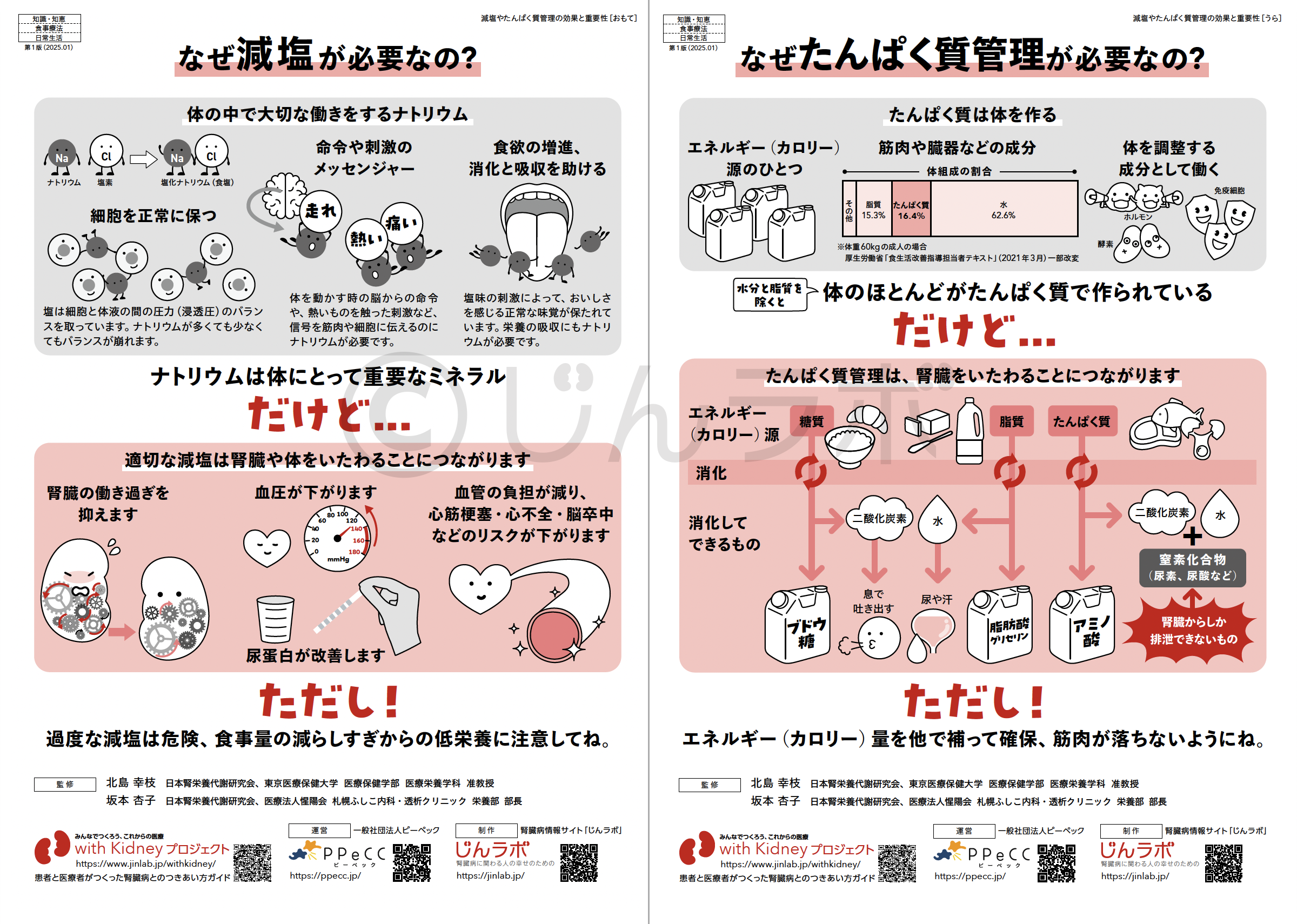 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性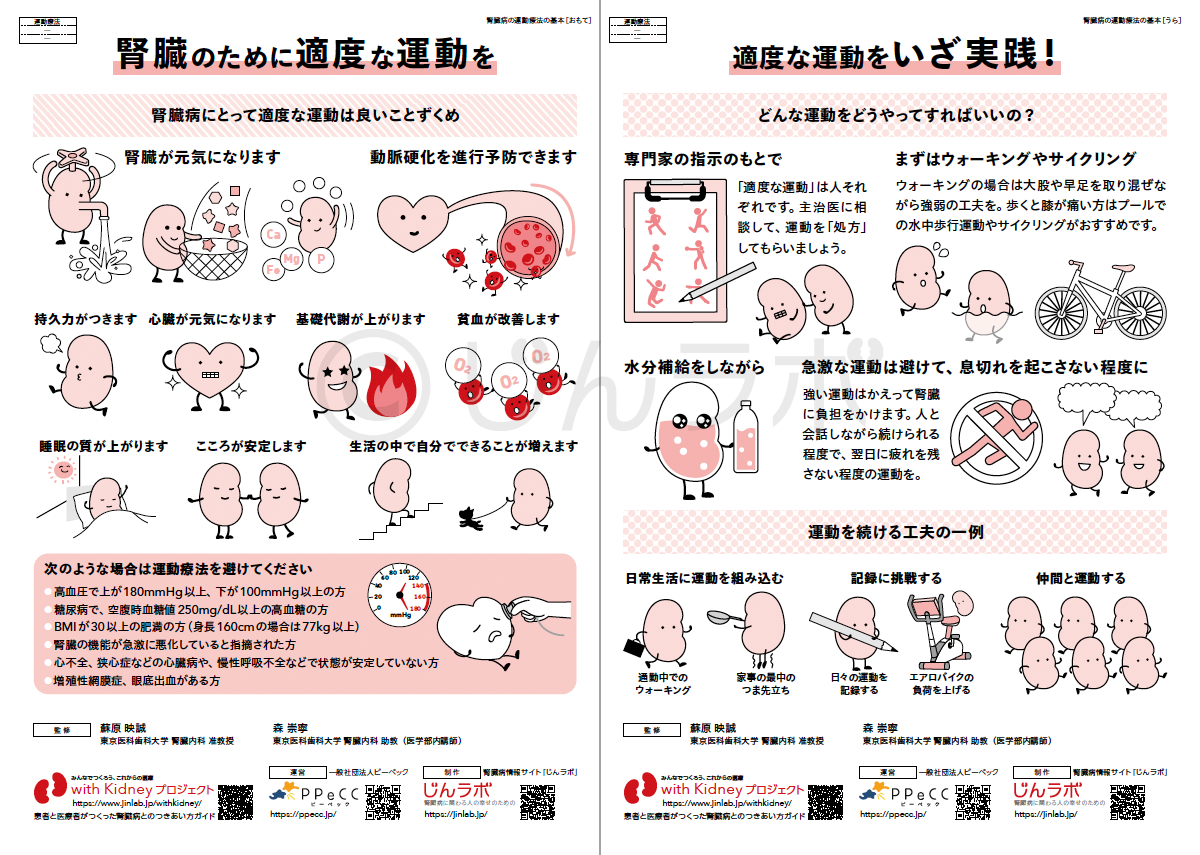 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康