生き活きナビ(サポート情報)腎臓病・透析に関わるすべての人の幸せのための じんラボ
医療者と良好なコミュニケーションを築くために
〜「患者がつくった透析のほん」監修、東海大学 深川雅史教授×じんラボ所長 宿野部の対談【後編】
2019.6.17
緑の文字の用語をクリックすると用語解説ページに移動するよ。

前編では、自分の体調の変化を伝える大切さ、スタッフ間で自分の病状などの情報が伝わっているのかとその確認方法、はたまた穿刺時のコミュニケーションから血圧手帳やおくすり手帳を活用して客観的に事実を伝えることの重要性まで、幅広くお伝えしました。
後編では、問題解決の方法、伝え方のコツなど実践的なお話と、深川先生の透析医療に対する思いをご紹介します。
問題解決のために素直に話して一緒に考える
深川先生:患者さんは、コントロールできていないことを隠したり、言い訳をしたくなったりしますよね。しかし本当のことを伝えてくれないと、患者さん自身にとってマイナスじゃないかなと思うことがあります。糖尿病の患者さんが事実と違う血糖値の記録をつけたら、自分のためにはなりません。しかし医療者が偽りだと分かっていても「嘘だ」とは直接的に言いにくい。
宿野部:体重が増えてしまえば、すぐにバレますよね。
深川先生:ええ。体重増加分からちょっと計算すれば、塩分をどれだけ摂ったか判かります。それでも「食べていない」と言い張る患者さんはいます。反対に保存期に食事制限が極端にできちゃう方は低栄養や血圧の低下に注意が必要と考えています。
宿野部:患者も率直に言わないといけないのですね。
深川先生:患者さん本人が「そういえば〇〇を食べた」と言ってくれることで、その数値が悪くなった理由が分かる場合もあれば、分からないこともあります。そうなると薬が増えてしまい、あまり望ましくないですね。
宿野部:数値が悪くなった原因を率直に話して一緒に考えるんですね。
深川先生:「ちゃんと制限ができていたか」だけではなく、患者さんの行いが「ちゃんと有効だったか」までを話し合わなければ、問題解決とはなりません。
さまざまな伝え方のコツ
深川先生:最近は患者中心のQOL(生活の質)という考え方があります。しかし、患者さんの主観によることを聞くのはとても難しいです。例えば、かゆみや便の固さにしても人それぞれの基準があります。本人が元気だと感じるかどうかも同様ですね。困りごとの原因が医学的な問題なのか、それとも他にあるのかは患者さん自身とよくお話ししないと分かりません。
宿野部:自分が感じた不快な症状や困ったことを紙に書き出して、血圧手帳やおくすり手帳に挟んでおいて渡すというのはどうでしょう。
深川先生:ええ、いい方法だと思います。さらに優先順位をつけて指し示しながら話してくれると分かりやすい。患者さんの訴えから問題の原因らしきことに気付けば、医師からも質問できます。さらに、一見問題がなさそうなことも別の面の原因を紐解くヒントにもなることがあります。
宿野部:他にも伝え方のコツはありますか?
深川先生:医学的な見地から言うと、「いつから」「どのように」その症状が「どう変化しているか」ということを教えて欲しいですね。変化が急激なのか、ゆっくりなのかということも大事な情報です。一回だけなのか、継続的・複数回なのかでも、同じ検査値の変化でも違った意味になります。
宿野部:なるほど、そういった事実の伝え方をすればよいのですね。
深川先生:しかしこれは自分で自分のことを伝えられる人の話です。患者さんが高齢だとそれも難しくなってきます。高齢の方の場合は家族が代わりに伝えることになりますが、それはそれでまた新たな問題が起きます。
宿野部:患者本人の代わりに家族が医療者に状態を伝えるような場合でも、連絡帳のようなノートがあると有効だと考えています。
深川先生:私は将来的にデジタル上で情報が共有できるようになるといいなと考えています。
ただしカルテ開示は慎重にならざるを得ませんが、慢性疾患の患者さんと付き合っていく上では、カルテや対話の情報共有はとても大事です。またテクノロジーの進展で在宅透析が増えたら、さらに情報共有やコミュニケーションの取り方は変わってくると考えています。

医師の立場から見た患者とのコミュニケーションの難しさ
宿野部:患者さんとのコミュニケーションでお困りになった経験はありますか?
深川先生:外来で、いくら血圧の薬を増やしてもなかなか血圧が下がらない高齢の方がいました。何回か話すうちに、外来の日は朝が早いので食事を摂らないため薬を飲んでいないことが分かりました。透析の患者さんは薬を多く処方されています。自らの生活習慣と薬の作用が理解できていないことで、過剰に薬を処方されている可能性は否定できません。
宿野部:そうですね。薬は飲み合わせや食事の影響などそれぞれに特性がありますしね。
深川先生:こちらの意図通りに正確に伝わっているかは本当に分かりません。それに一度ではコミュニケーションが図れず、数回話をする中で「この方はこういう方だ」という人物像が朧気ながら分かってきます。人物像が理解できても必ずもうまくコミュニケーションが取れるわけでもありません。本当にコミュニケーションは難しいです。
宿野部:他にもコミュニケーションが難しかった例はありますか?
深川先生:どうしてもシャントを作りたくないと言っていた患者さんがいらして、ずーっと先延ばしにしていました。そしてある日、外来にこなくなってしまったのです。その後いよいよ調子が悪くなり倒れて病院に運ばれても、なお透析を嫌がっていた方を目の当たりにした経験があります。このような患者さんに対してどうすればよかったのか、未だに答えは出ていません。 多くの医師は患者さんに対して良かれと思ったことを選択しています。しかし必ずしも患者さんにとって良いことではなかったと、後になって分かることもあります。
宿野部:患者は医師をスーパーマンのように思わず、一人の人間だという前提に立たないといけないですね。
深川先生:短時間の面談でも、医師が十分に患者さんの性格を分かってコミュニケーションが取れればよいのですが、現実では簡単ではありません。いつも接しているスタッフが性格や感じ方なども含めて医師に伝えてくれるといいなと思います。
透析医療に対する思い
–医療者と患者、言いたいことを言い合える関係に
宿野部:最後に先生の透析医療に対する思いなどをお話しください。
深川先生: 透析導入が突然の方も、徐々に腎臓が悪くなった方も、どちらも透析と言われたときのショックは測り知れません。
ただ、幸いなことに腎代替療法は臓器の代替療法のなかで最もうまくいっている療法です。かつ日本の医療水準は諸外国と比較しても高いことからも、それをうまく利用し、安全に長く生きていくことができます。移植も近年では身近な医療の選択肢となってきています。その根本にある目的は多くの患者さんの社会復帰です。
一方、最近では70歳を超えた高齢者が透析を開始することが普通になっていますが、昔はとても考えられませんでした。今後の課題は、寝たきりになってしまった時、透析をいつ止めるかということを本人も交えて家族みんなでどう考えるかです。透析を止やめる時期は医師が決断するものではありません。患者さんの最後の思いを叶えるためにほんの少しの間だけ透析をする選択もありうる。治療の選択は慎重に考えていく必要があるでしょう。
私たち医療者にとって、患者さん自身がより元気に感じられることが喜びですし、そのためには医療者と患者が良好なコミュニケーションの上で成し遂げられると思います。
言いたいことを言い合える関係。たまに喧嘩してもよいと思います。

この記事はどうでしたか?
▼生き活きナビ内検索
▼おすすめのタグ
- 高血圧の方
- 糖尿病の方
- 透析をしていないCKDの方
- 透析をしている方





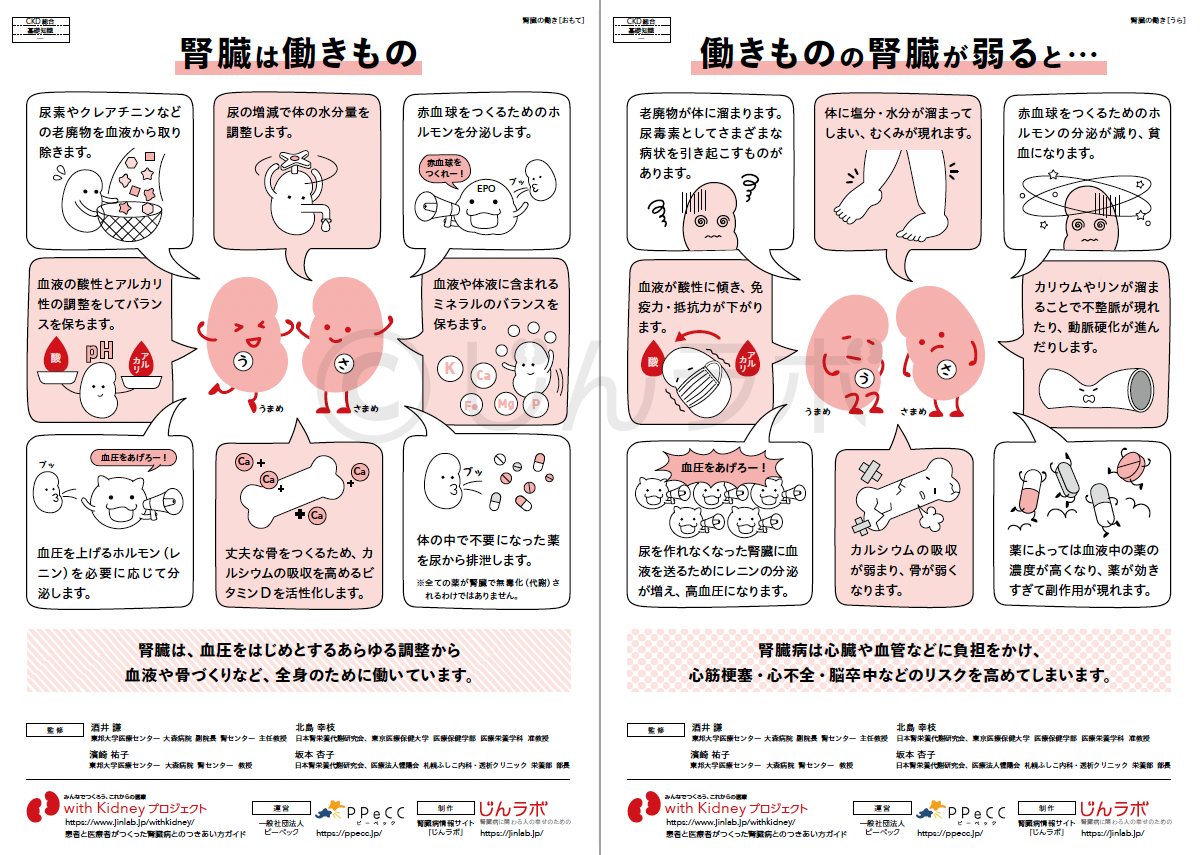 腎臓のはたらき
腎臓のはたらき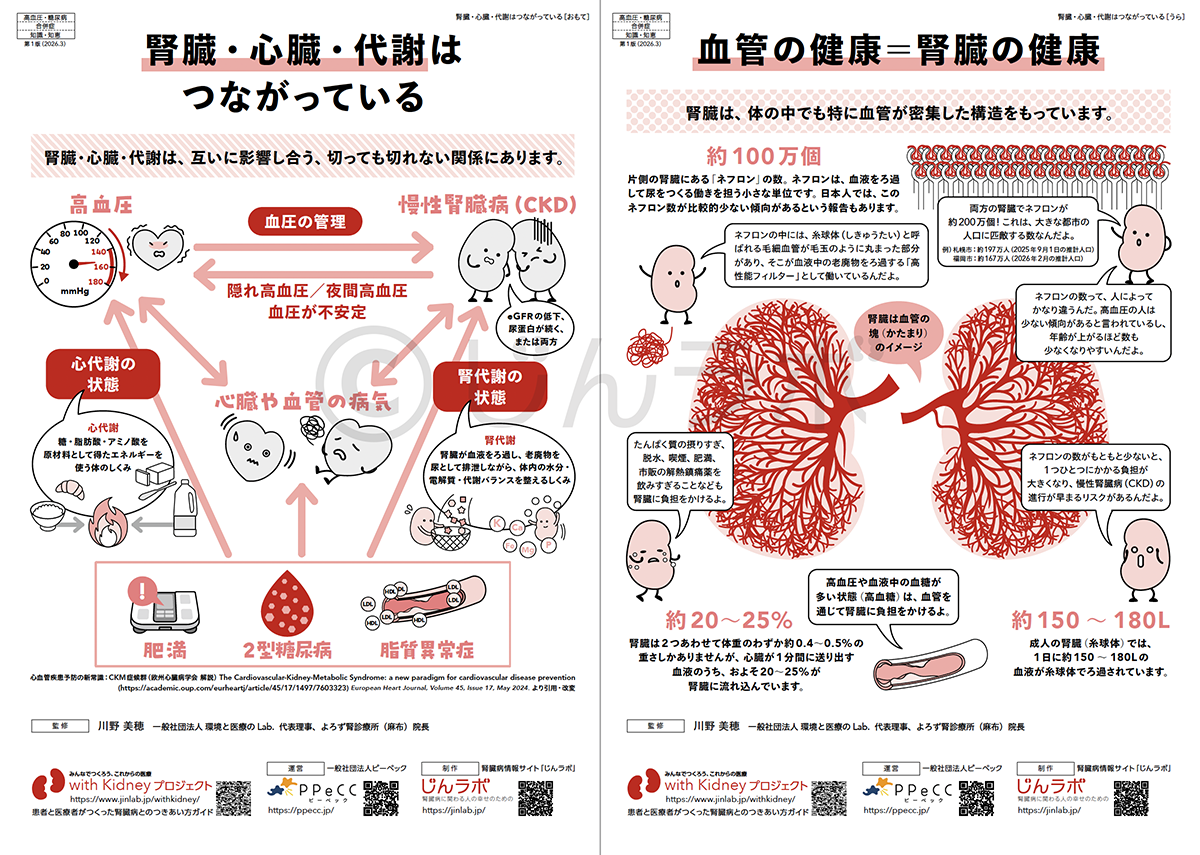 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病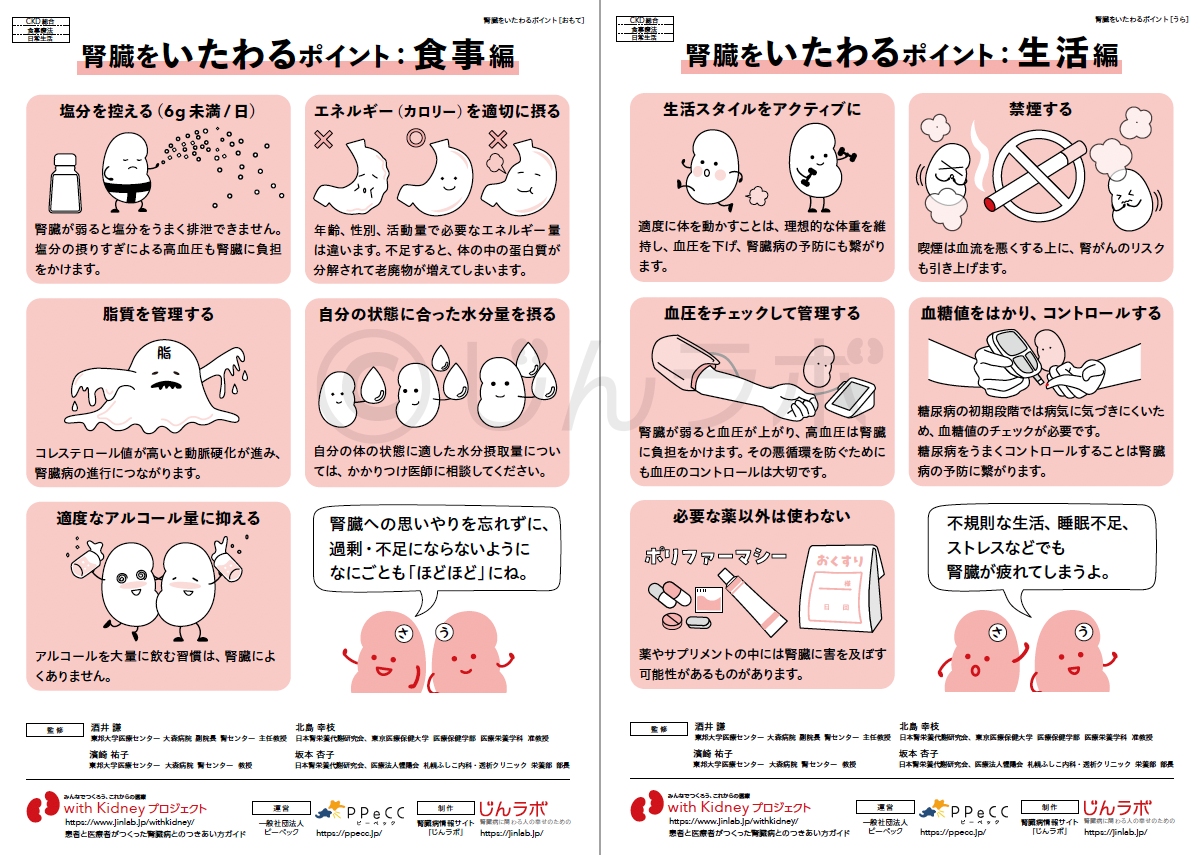 腎臓をいたわるポイント
腎臓をいたわるポイント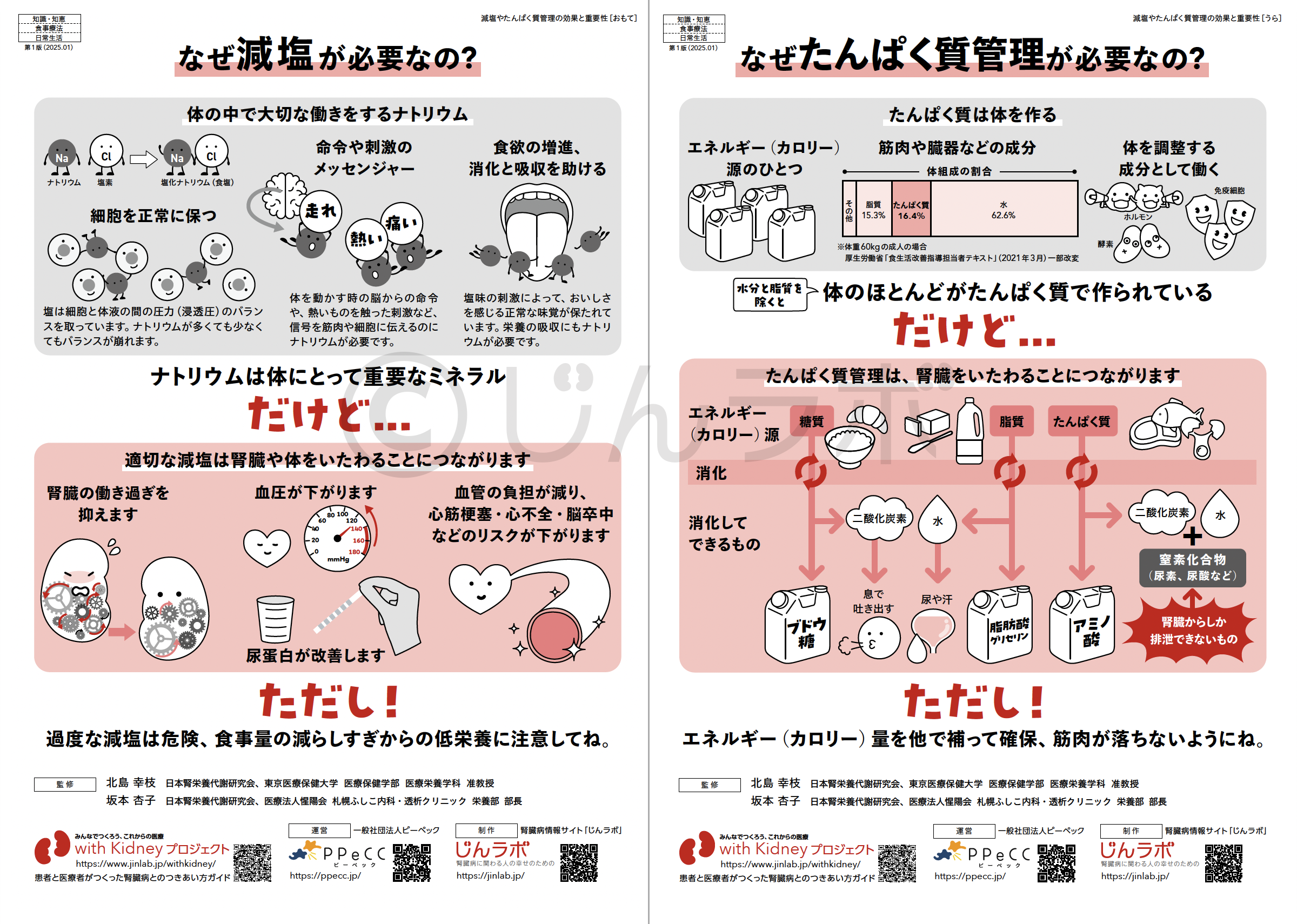 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康