生き活きナビ(サポート情報)腎臓病・透析に関わるすべての人の幸せのための じんラボ
医療者と良好なコミュニケーションを築くために
〜「患者がつくった透析のほん」監修、東海大学 深川雅史教授×じんラボ所長 宿野部の対談【前編】
2019.6.10
緑の文字の用語をクリックすると用語解説ページに移動するよ。

透析を始める方に向けた、透析ライフガイドブック「患者がつくった透析のほん」のために、監修していただく東海大学医学部付属病院腎内分泌代謝内科教授の深川雅史先生とじんラボ所長の宿野部が「医療者と患者のコミュニケーション」をテーマに対談を行いました。
腎疾患および慢性腎不全の治療に長年携わっていらっしゃる深川先生と、透析歴30年以上の宿野部、ベテラン同士の中身の濃い対談となりました。
その全てを前後編に分けてご紹介します。
自分の体調の変化を伝えることの難しさ
宿野部:透析導入する方の不安を解消するガイドブックを作るにあたって、改めて医療者と良好なコミュニケーションが重要だと思っています。
深川先生:宿野部さんは透析導入当初、上手にコミュニケーションはとれましたか?
宿野部:今でこそざっくばらんに話ができるようになりましたが、透析導入時はただ医療者に言われるがままでした。不安ばかりが大きくて、透析について十分勉強できていなかったのです。透析をせいぜい点滴くらいとしか思っていませんでした。
「自分はどうなってしまうのだろう」と思いながら、恥ずかしながらコミュニケーションを意識する余裕もなく、4時間を過ごしていました。
深川先生:透析導入間もない多くの方は、透析の時間に行われていることの意味が、医療者からの説明で十分に伝わっていないということなんですね。確かにそれらが分かっていないと不安だと思います。
宿野部:自分の体調の変化をうまく言えない患者さんもいると思います。「お変わりないですね」と聞く先生がいますが、「早く次の患者さんを診察しないと」という気持ちが表れてしまっていますね。そう言われると答えに困ることもあります。
深川先生:その背景は、毎回同じ医師が透析を担当しないこともあるのではないでしょうか。患者さんもそれに慣れるまで時間がかかるでしょうし、特に医師が非常勤ですとすぐに処方を変える必要がない場合は、そのまま先送りしてしまうこともあります。当然、緊急を要する症状などがあれば何かしらの判断をして対処します。
患者さんの訴えを医師が上手く受け止められない他の原因としては、医学的に優先順位が高いことが目の前にあって、訴えをゆっくり聞く時間が取れないというものあります。
宿野部:忙しそうにしている医師の姿を見て、伝えることを控えてしまう患者さんもいるように思います。
深川先生:「伝えても仕方ない」と思っているかもしれませんが、伝えないと始まらないですね。通常は、検査結果をみて処方を変えてくださる先生が一番患者さんのことをわかっているはずなので、医学的なことはそれが一番良いと思います。もちろん、話やすいスタッフ経由でもいいです。
患者は医療者に向き合って伝える工夫を
深川先生:宿野部さんは医師との面談では、何を優先して伝えていますか?
宿野部:透析までの間に疲れていたとか、具合が悪かったなどの体調は積極的に伝えるようにしています。血圧手帳を元に血圧の変化、シャントに関して気になることもしっかりと話しています。
深川先生:宿野部さんが優先してお話されているのは、透析がちゃんとできる状態なのかどうかということですね。穿刺をする前に十分に体調を確認してから透析を始めることが理想ですが、現状では回診時に問診となるので、伝えるのは透析が始まってからですね。理想論ですが、体調の事はシャントに刺す場所や固さなども含めて、医師の面談の前にその情報がスタッフ間で共有されることも重要だと思っています。情報共有することで患者さんと多くのことを話せるようになります。
透析は病棟以上に濃厚な医療と言われていますが、スタッフ間の情報共有に関しては患者側からみて実際どう感じていますか?
宿野部:情報共有はあまりされていないように感じます。例えば、前回の透析のときの体調や、エコー(超音波)を使って血管の状態を把握して穿刺したほうが良いなど、穿刺のための大切な情報だと思うのですが、「この人ちゃんと私のシャントのことを分かってるのかな?」と感じたことがあります。
深川先生:本来ですと、透析記録がありそれらの情報は伝わっていて当然のことだと思います。前回の透析記録は必ず見るものですし、大きな問題があればスタッフ間で行われるカンファレンスで情報共有されます。それでも宿野部さんが不安に感じるような場面があるのですね。
宿野部:ええ、そうなんです。
深川先生:スタッフ間のコミュニケーションについて、自分の受け持ち以外のことや他のスタッフが必要な情報は分からず、患者さんから見るとうまく情報が伝わっていないと感じることもあると思います。例えば、透析に必要な情報が入院中の病棟では気づかれず、透析をする際に必要な情報が透析室に申し送りされないということもあります。そのような場合は透析室のスタッフが「〇〇の情報をください」と事前に入院中の病棟に申し送りを要求しないといけない。担っている仕事がスタッフによって全く違う施設の場合で、担当の仕事が限定されているスタッフに患者さんが体調のことを伝えても、うまく医師に伝達されないことも起こりうることです。小さい規模の施設は一人のスタッフの担当範囲が広いですが、大きい施設ほど業務分担が進んでしまって自分の担当以外の業務が分からないスタッフがいるといった傾向があります。我々医師が施設を変わったときも同じように感じることなので、必ずスタッフがどのような役割で業務分担をしているか確認をしています。
透析にまつわる重大なことはちゃんと医療者間で共有されるべきことだと思いますが、不安に感じたときは患者さんの方から「前回〇〇だったのですが…」と顔なじみのスタッフに伝えているなど、大切なことは複数回伝えてもいいと思います。
宿野部:患者も「一度伝えたからいいだろう」ではなく、不安に感じたら伝わっているかどうかをちゃんと確かめることも重要ですね。お任せばかりにするのではなく、医療者にちゃんと向き合うことは患者の役割だと考えます。
透析以外の悩みの相談先は?
宿野部:透析以外の悩みは誰に聞けばいいのでしょう。
深川先生:心の悩みなどでしたら心療内科医、もしくは精神科リエゾン(身体医療と精神医療をつないだ包括的なチーム医療)がある場合もあります。またソーシャルワーカーは社会資源や福祉について詳しいので、お金や生活のことを相談するのもいいでしょう。内容や状況によって相談先が異なるので、試行錯誤という側面もあるかもしれません。話しやすい人を経由するか、話ができる人を複数持てるといいですね。

穿刺時のコミュニケーション
深川先生:穿刺の時はやはり緊張しますね。特に刺す方も初めての血管は固いのか、深いのかも分からないですし、うまく刺せないと患者さんに申し訳ない気持ちになります。
宿野部:透析歴が長い私でも、未だに穿刺の瞬間は怖い。ベテランか新人かという穿刺のスタッフのキャリアというよりは、どうもスタッフと血管との相性があるようです。シャントを通してのコミュニケーションが重要な気がしています。刺す場所やタイミングを合わせ、自分と相手との間合いを測ることも重要なことではないでしょうか。
データや記録を活用して伝える、自分の治療を理解する
宿野部:患者さんが体調の変化をちゃんと伝えるために、血圧手帳やおくすり手帳の活用があると思います。
深川先生:客観的に事実を伝えるということですね。おっしゃる通り、限られた時間のなかで多くのことを話することは難しい。血圧手帳に書かれた事実に困っていることを付け加えて、それを診察で話すとより理解してもらいやすくなりますね。
宿野部:自己管理のためにも記録は重要なことだと思います。また血圧や薬だけではなく、透析の条件も理解しておきたいですよね。日々の透析のみならず災害時にも、命を守るためにも必要な情報だと思います。全部覚えてはいられないので、紙に書いて持っていると安心だと思います。
深川先生:私は、患者であってもデータや記録から自分の治療について理解できると考えています。
私が透析施設で働き始めた時、スタッフにベテランがいませんでした。その頃は毎週採血をしていましたので、採血の結果と透析の記録を見ながら処方を決める理由をスタッフに話していたら、採血の結果と透析の記録からスタッフ自ら提案がでるようになりました。
患者さんも毎回の自分の検査値と透析記録を見ながら処方の理由を理解すれば、自ずとその治療の必要性が理解でき、安心もできると思います。
宿野部:おくすり手帳にも薬の効能が書かれているものの、飲んでいる種類が多くて分からないこともあります。やはり専門的なことは難しく感じます。
深川先生:実は医学ほど不確実な科学はありません。事前に患者さんが薬を飲んだ効果を明確に言うことができません。また、同じ薬でも他の患者さんと同様の効果出るとも限りません。そのため、初めて処方した次の診察の時は注意深く様子を見ています。
ちゃんと薬を飲んだか、体調はどうなのかをちゃんと教えてもらうことで、正確な診断ができます。そのためにも本当のことを言ってもらえるような関係性を作りたいと思っています。
この記事はどうでしたか?
▼生き活きナビ内検索
▼おすすめのタグ
- 高血圧の方
- 糖尿病の方
- 透析をしていないCKDの方
- 透析をしている方





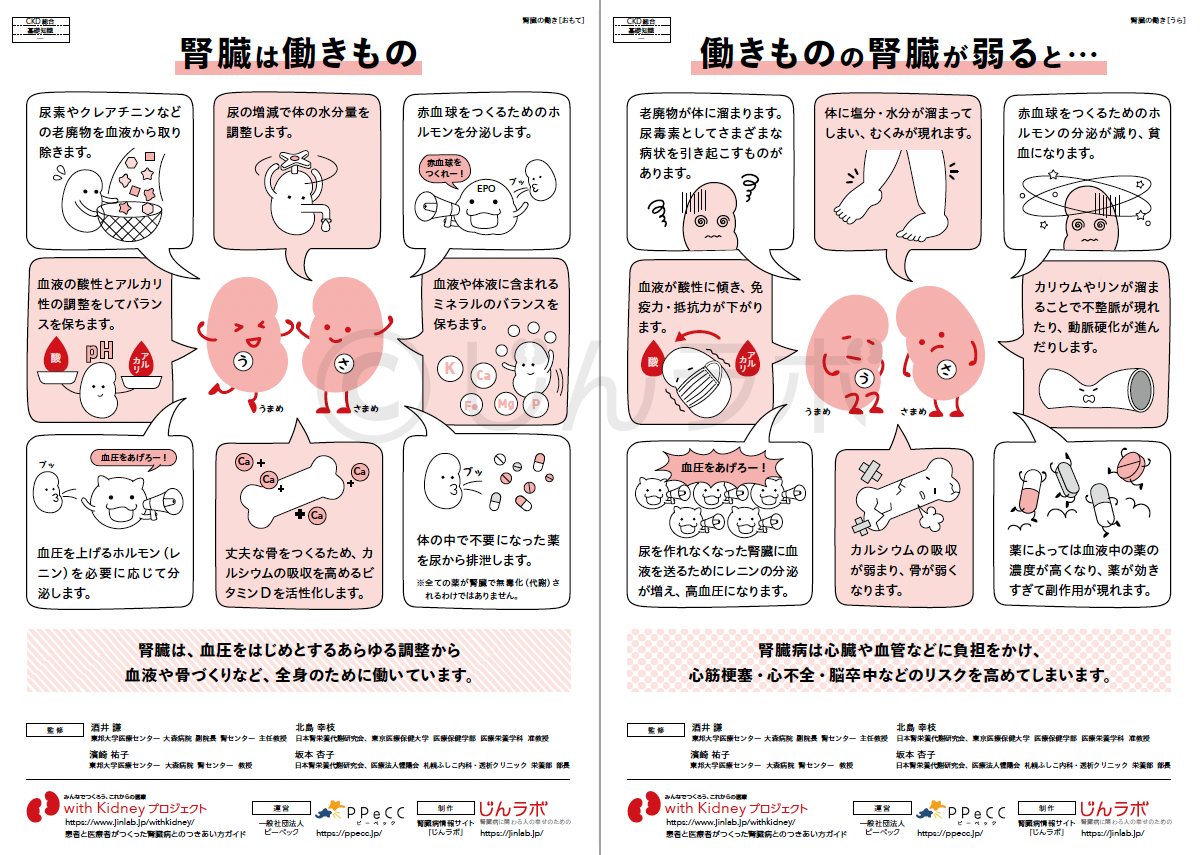 腎臓のはたらき
腎臓のはたらき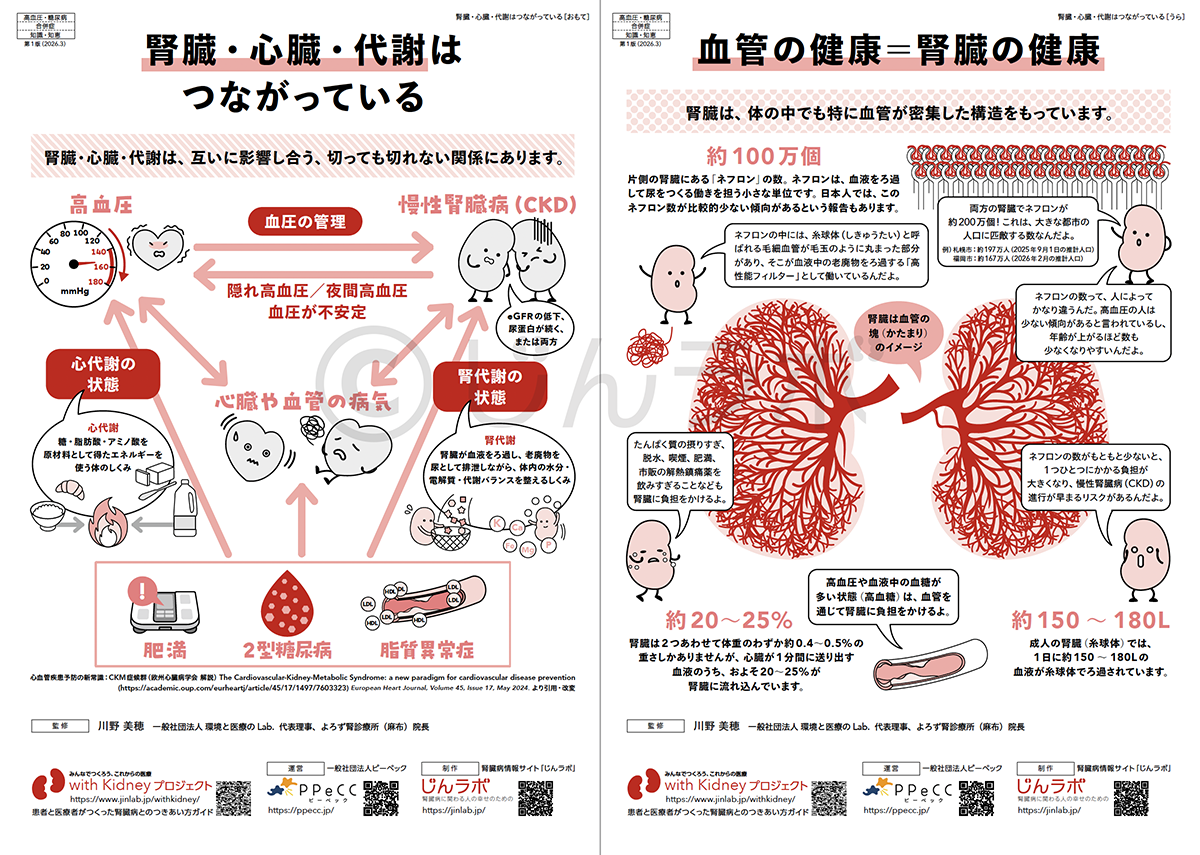 腎臓・心臓・代謝はつながっている
腎臓・心臓・代謝はつながっている CKDと高血圧/糖尿病
CKDと高血圧/糖尿病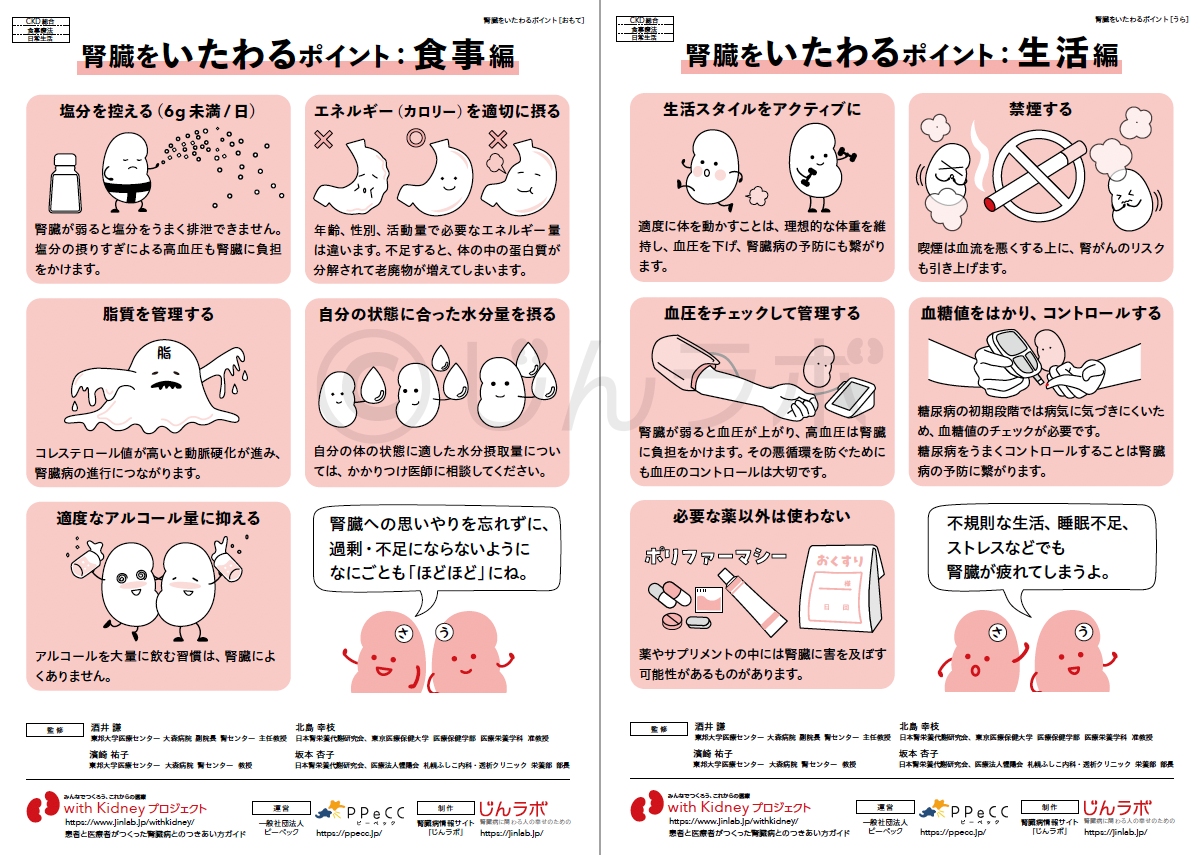 腎臓をいたわるポイント
腎臓をいたわるポイント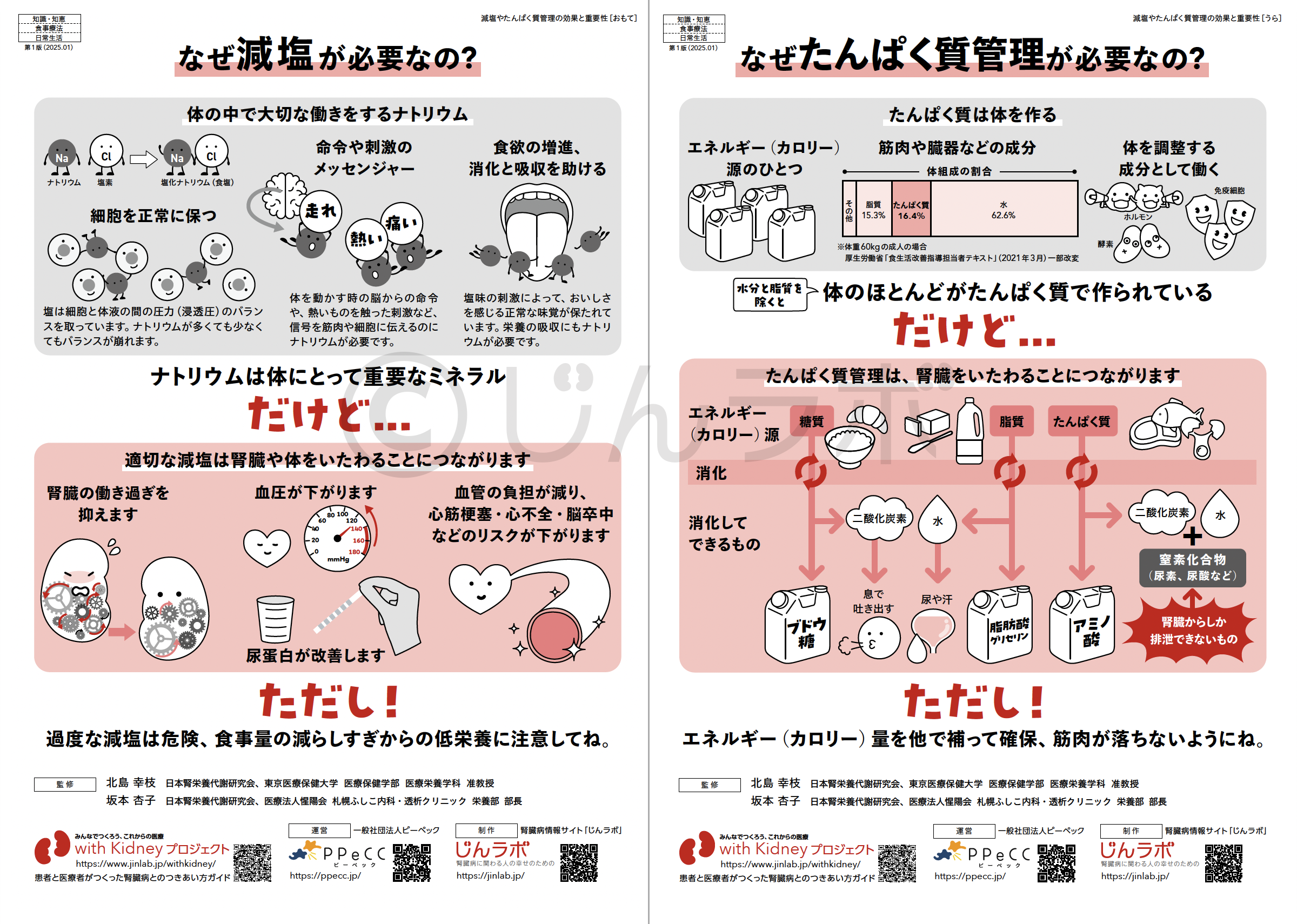 減塩やたんぱく質管理の効果と重要性
減塩やたんぱく質管理の効果と重要性 腎臓の運動療法の基本
腎臓の運動療法の基本 CKDとこころの健康
CKDとこころの健康