基礎知識腎臓病・透析に関わるすべての人の幸せのための じんラボ
食事療法
2013.4.1
緑の文字の用語をクリックすると用語解説ページに移動するよ。
じんラボ をフォローして最新情報をチェック!
透析導入前の方であれば、食事療法によって透析導入を遅らせることができます。また、透析導入後も体調を保ち安定した透析を続けていくため、食事療法は重要です。
食事療法のポイント
CKDの進行を抑え、腎臓を守る食生活のポイントは、以下の3つです。
- 食塩制限
- 蛋白質摂取のコントロール
- 適切なエネルギー摂取
CKDを進行させる食生活
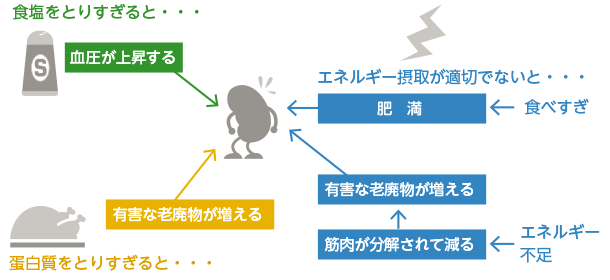
食事療法の基本的な考え方
食事療法が必要な病態とそれに対する食事療法の要点は以下の通りです。
CKDの進行を抑える食生活の重要な3つのポイント、食塩制限と蛋白質摂取のコントロールと適切なエネルギー摂取以外に、水分、カリウム(K)、脂質、カルシウム(Ca)とリン(P)についても注意を払う必要があります。
| 病態 | 食事療法 | 効果 |
|---|---|---|
| 糸球体過剰濾過 | 食塩摂取制限(3g/日以上6g/日未満) 蛋白質制限(0.6〜0.8g/kg 体重/日) |
尿蛋白量減少 腎代替療法導入の延長 |
| 細胞外液量増大 | 食塩摂取制限(3g/日以上6g/日未満) | むくみ軽減 |
| 高血圧 | 食塩摂取制限(3g/日以上6g/日未満) | 降圧、腎臓の障害の進行を抑える |
| 高窒素血症 | 蛋白質制限(0.6〜0.8g/kg 体重/日) | 血清尿素窒素低下 尿毒症症状の抑制 |
| 高カリウム血症 | カリウム制限 | 血清カリウム低下 |
| ※食事療法の決定に関しては、CKDステージG3以降では腎臓専門医と連携して治療することが望ましい。 | ||
CKDの食事療法
1. 水分
尿の排泄の障害がない場合には、健康な人と同様に自然なのどの渇きに合わせて水分を摂ります。腎臓の機能が低下している場合は、水分の摂り過ぎや極端な制限は有害となります。
水分の摂り過ぎは心臓や血管に大きな負担がかかり、高血圧やむくみの原因となります。
極端に制限すると脱水になり、腎臓の機能の障害の原因となります。
2. 食塩
食塩摂取量の基本は3g/日以上6g/日未満です。 ただし、ステージG1〜G2で高血圧や体液量が過剰ではない場合には、食塩摂取量の制限を緩くすることも可能です。逆にステージG4〜G5で体液量が多くなりつつあると、より少ない食塩摂取量に制限する場合があります。 調理されてしまった食塩は目で確認できません。腎臓病患者さんの塩分に対する味覚は健康な人と比較すると劣っているので、加工食品に含まれるおおよその食塩の量を知るなど十分な注意が必要です。
減塩のコツ
- 外食・中食
- 外食・調理済み食品を控えましょう。
- 醤油やソースをかけず、使う場合はつけだれ方式にしましょう。
- 冷めてしまうと味が落ちて、調味料を使いたくなるため、できたてを食べましょう。
- 家庭で
- 食材も調味料もこまめに計量しましょう。
- 薄塩・減塩調味料を活用しましょう。
- 下味や下ゆでの塩など、目に見えない塩分をカットしましょう。
- 汁物やかけ(つけ)しょうゆなど、口に入る塩分を減らしましょう。
- 塩味以外の「味」(うまみ、香りなど)を活用しましょう。
3. カリウム(K)
ステージが進むと腎臓の機能の低下と代謝性アシドーシスによって血清カリウム値が上がります。高カリウム血症は、不整脈による突然死の原因となる可能性があります。
カリウムの摂取量を減らすコツ
生野菜や果物、海草、豆類、いも類などカリウムを多く含む食品を制限しましょう。野菜は小さく切ってゆでこぼすと、カリウムを20〜30%減少させることができます。いも類はゆでても減りにくいので量を控えましょう。
低カリウム野菜の利用も工夫の一つです。
また低蛋白質食療法で、カリウムの摂取量も同時に制限されます。
4. 蛋白質
- ステージG1〜G2は過剰にならないように
- ステージG3では0.8〜1.0g/kg体重/日に制限
- ステージG4〜G5では蛋白質摂取を0.6〜0.8g/kg体重/日に制限
摂取蛋白質量は、ステージG1〜G2は、過剰にならないように注意が必要です。
ステージG3では0.8〜1.0g/kg体重/日、G4〜G5では蛋白質摂取を0.6〜0.8g/kg体重/日に制限することにより、透析療法、腎臓移植などの腎代替療法の導入が延長できる可能性がありますが、十分なエネルギー量確保と、主治医や管理栄養士による管理が不可欠となります。
蛋白質を増やさずにエネルギーを確保するコツ
砂糖や油以外のほとんどの食品には蛋白質が含まれているので、通常の食品のみで行う蛋白質制限はどうしてもエネルギー不足になります。解決するには、低蛋白食品や、油、でんぷん(片栗粉・はるさめなど)を活用します。揚げ物や炒め物にする、ドレッシングやバターを使うなど、油を使う工夫をしましょう。
5. エネルギー
摂取エネルギー量は性別、年齢、身体活動レベルで調整が必要ですが、基本的には25〜35kcal/kg体重/日です。一方、肥満の場合は、BMI25以下を目指し、体重に応じて20〜25kcal/kg体重/日を指導されることもあります。肥満の防止・改善に努めましょう。
6. 脂質
食事療法では、まず総摂取エネルギー量の栄養素の配分と、コレステロール摂取量の適正化を図ります。脂質の摂取は、健康な人と同様、摂取するエネルギー量のうちの20〜25%です。
CKDでは、心血管病(CVD:Cardiovascular Disease: )の予防を含めてLDLコレステロールは120mg/dL未満(可能であれば100mg/dL未満)にコントロールすることが重要です。
7. カルシウム(Ca)とリン(P)
腎臓はミネラル代謝の調節に大きな役割を果たしており、CKDの進行ともなって異常が発生します。これをCKDに伴う骨ミネラル代謝異常(CKD-MBD:CKD - mineral and bone disorder)といいます。骨折や血管の壁の石灰化を防ぐため、カルシウムとリンのコントロールが必要です。
牛乳や小魚でカルシウムを多くとろうとすると、蛋白質とリンの摂取量も増えてしまいます。蛋白質制限が必要な患者さんは、カルシウムは薬剤で補給します。
腎臓の機能が低下している場合は、リンを減らす必要があります。蛋白質摂取が制限されていれば、リン摂取量も同時に制限されます。
リンの摂取量を減らすコツ
乳製品やレバー、しらす干し、ししゃも、丸干しなどは、リンを多く含む食品です。食品添加物として用いられる無機リンは有機リンより吸収されやすく、無機リンを多く含む加工食品やコーラなどはなるべく避けましょう。
透析患者さんの食事療法の注意点
透析で体内に溜まっていた老廃物は除去されますが、次の透析を受けるまでに食事によって老廃物が溜まりすぎてしまうと尿毒症を引き起こす可能性があります。尿毒症を防ぐための食事療法が必要です。
水分と食塩
塩分を摂り過ぎるとのどが渇き水分を摂りたくなります。1日に摂取する塩分量に注意し、水分摂取が増えないように気を付けましょう。
カリウム(K)
透析患者さんは腎不全でカリウムの排泄が行われないため、カリウムを多く含む食品は避けましょう。
蛋白質とリン
蛋白質の多い食品にはリンも多く含まれているため、蛋白質摂取が制限されていれば、リン摂取量も同時に制限されます。蛋白質制限が必要な患者さんは、カルシウムは薬剤で補給します。
主治医や管理栄養士の指示を必ず守るようにしましょう
医師の診断を受け治療方針が決まると、1日の食事からとる蛋白質量、摂取エネルギー量、食塩量が指示されます。食事療法は患者さんそれぞれによって内容が大きく異なります。医療施設では管理栄養士の指導を受けることができます。食事療法は毎日続けなければならない事なので、進んで指導を受け積極的に学んでいきましょう。 そして、食事療法の意義と正しい方法をご本人やご家族などが理解し身につけ、実践していくことが大切です。
参考
- 社団法人 日本腎臓学会『CKD診療ガイド2012』
- 中尾 俊之『食事療法と生活指導 (特集 慢性腎臓病 : 最近の進歩 ; 慢性腎臓病の管理と治療)』日本内科学会雑誌 101(5) (通号 -) 2012-05-10 p.1340-1346
この記事はどうでしたか?
基礎知識内検索
- 腎臓病全般
- 腎がんを知る
- 制度
- お役立ち情報(その他)




