基礎知識腎臓病・透析に関わるすべての人の幸せのための じんラボ
腎臓移植の基礎知識
2013.4.1
緑の文字の用語をクリックすると用語解説ページに移動するよ。
じんラボ をフォローして最新情報をチェック!
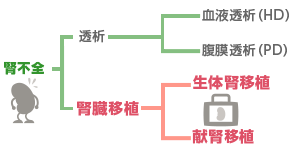
腎代替療法としての移植と透析の比較
腎代替療法としての腎臓移植はCKDの根治治療、透析療法は対症療法です。
腎臓移植が成功すると透析から解放されます。水分や食事の制限、時間の制約から基本的には解放され、合併症も消失していくため、健康な人とほぼ同じ生活が可能になります。また女性では、妊娠・出産も容易になります。
拒絶反応を防ぐために生涯に渡り免疫抑制剤を服用し続け、風邪などの感染症に気をつける必要はありますが、QOL(生活の質)は格段に上がると言えるでしょう。
| 透析(主に血液透析の場合) | 腎臓移植 | |
|---|---|---|
| 腎臓の機能 |
|
|
| 継続性 |
|
|
| 生活上の制約 |
|
|
| 水分・食事制限 |
|
|
| 合併症 |
|
|
受ける条件 |
|
|
| 意識、負担 |
|
|
| 妊娠・出産 |
|
|
| 旅行 |
|
|
| 災害時 |
|
|
また、腎臓移植の最大のメリットは、移植を受けると長生きができることです。透析導入後の10年生存率は約40%、15年生存率は約30%です。長期透析患者さんは合併症が進行するためです。一方腎臓移植を受けた場合、10年生存率は約85%、15年生存率は約78%と生命予後が良いことがわかっています(日本透析医学会『わが国の慢性透析療法の現況』と日本移植学会『臓器移植ファクトブック』のデータから)。
ただし、しっかり食べて、しっかり動いて、しっかり透析をして、長生きしている透析患者さんもいます。
2つの腎臓移植
腎臓提供者をドナー、腎移植希望者をレシピエントと呼びます。腎臓移植には、健康な親族の方がドナーとなる生体腎移植と、「日本臓器移植ネットワーク![]() 」の斡旋により善意の提供者がドナーとなる献腎移植があります。
」の斡旋により善意の提供者がドナーとなる献腎移植があります。
| 生体腎移植 | 献腎移植 |
|---|---|
| 血縁者等からドナーを探す必要があるが早期に移植を受けられる | 他人からの善意の贈り物であるが移植まで何年も待つ可能性がある |
| 医学的、精神的な準備が整った状態で手術が受けられる | 日本臓器移植ネットワークに登録が必要 |
| 医学的に適切なドナーが必要 | 緊急手術なので、準備が十分ではない状態での検査・手術が必要な可能性がある |
| ドナーとも肉体的精神的負担を考慮する必要がある、ドナーの安全確保が最優先される | 死後に腎臓が提供されるためドナーの負担はない |
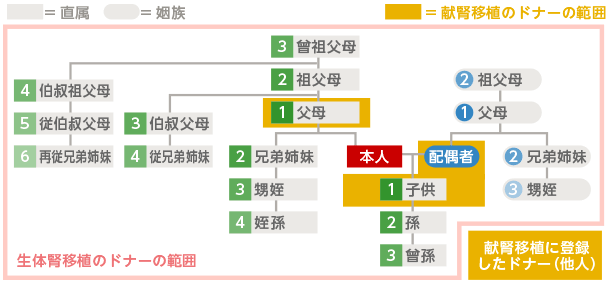
生体腎移植は親族から
ドナーは日本移植学会の倫理指針により親族に限定されています。親族とは6親等以内の血族と3親等以内の姻族です。
生体腎移植は、どんな場合においてもドナーの「自発的意志」が必要、かつ「金銭の授受」などがないことが大前提です。圧力や強制、自己決定能力に問題がないか、また生体腎移植ガイドラインの適応基準以外にも高血圧や糖尿病、膠原病、腎臓病などの医学的な問題がないか確認のうえ、移植の適応が判断されます。
献腎移植は善意の提供者から
脳死または心停止のドナーからの移植です。ドナーご本人またはドナーのご親族の「善意」により腎臓が「無償」提供されます。移植用の臓器が「ギフト・オブ・ライフ(生命の贈りもの)」と言われることがその本質をよく表しています。
献腎移植ではドナー個人を特定することはできません。ただし、改正臓器移植法の施行(わかりやすい臓器移植法(生き活きナビ)参照)により2010年1月から親族への優先提供が認められました。日本移植ネットワークが定めるこの親族優先提供においての「親族」の範囲は、配偶者、子供、父母を指すため、生体腎移植の親族の範囲とは異なります。
ドナーの範囲
腎臓移植を受けたい場合
まずはかかりつけ透析施設の主治医に相談しましょう。「腎臓移植を受けるまで」では、生体腎移植、献腎移植の具体的な登録方法等を説明しています。
腎臓移植を実施する施設からの情報
かかりつけの透析施設の主治医に移植を受けたい旨を伝え、適切な移植施設を紹介してもらいましょう。紹介状を持って直接移植施設に相談します。
移植コーディネーター、移植ネットワークからの情報
もし主治医から十分な情報が得られない場合は、「日本臓器移植ネットワーク![]() 」で移植施設を探して、直接施設に問い合わせてみてもよいでしょう。
」で移植施設を探して、直接施設に問い合わせてみてもよいでしょう。
最近では移植を実施したり移植後の患者さんが通院している施設では、移植コーディネーターが待機している場合もあり、腎臓移植の窓口として気軽に相談を受け情報提供してくれます。
また、地域の患者会に相談して、移植の経験者の生の声を聞いてみたりするのも一つの方法です。
腎臓移植の費用
移植に関しては入院費から手術前の透析費、検査費、手術費、移植後の通院費や薬にも当然お金がかかります。しかし患者さんの状況に応じて、(重度)障害者医療費助成制度や自立支援医療(更生医療)制度などの最適な制度を利用することにより、自己負担額は数万円で済むことになります。
腎臓移植の詳しい費用については「「腎移植はお金がかかる医療?」 腎移植に対する患者さんの誤解 その7![]() 」または日本臓器移植ネットワークの「19.移植に関する資料
」または日本臓器移植ネットワークの「19.移植に関する資料![]() 」を参照してください。
」を参照してください。
腎臓移植の現状
- 生体腎移植が圧倒的に多く行われている
- 献腎移植の実施件数は年間わずか0.4〜0.5%
- 改正臓器移植法の施行によって献腎移植の増加が期待される
1990年代以降、移植件数は増加傾向にあります。献腎移植も徐々に増えていますが、生体腎移植が圧倒的に多く行われており、その増加が大きな要因です。生体腎移植が増加した原因は、夫婦間など移植、血液型が異なる場合での移植、高齢者の移植の増加などが挙げられます。
献腎移植において、16歳以上の患者さんが登録してから移植を受けるまでの平均的な待機期間は約14〜15年です。また、献腎移植が実施された透析患者さんは年間わずか0.4〜0.5%です。
献腎移植を待っている患者さんは12,000名余り、全国の透析患者さんの約4%が登録していることになります。一方、ここ数年の移植件数は1年あたり150〜200件程度ですので、ドナーは70〜100名程ということになります。腎臓は2つあるので、通常1人のドナーがいれば2人のレシピエントに移植されます。
このように、移植を待っている患者さんの人数に比べ、ドナーが圧倒的に少ないという現実があります。
しかし、1997年の臓器移植法においては提供に至るまでの条件が厳しかったため、海外に渡航し移植を受ける例が多く見られましたが、臓器移植は国内で完結させるという方針のもと、2009年に改正臓器移植法が成立、2010年施行されました。
これまでは脳死での臓器提供が大きく制限されていたと考えられますが、改正後は徐々にドナーが増え、献腎移植は増加傾向にあるようです。
腎臓移植の詳しい現状については「臓器移植ファクトブック2011(PDF版)![]() 」のPp23〜35を参照してください。
」のPp23〜35を参照してください。
参考
- 剣持 敬、西郷 健一、丸山 通広 他『腎臓移植 (特集 臓器移植--脳死下における臓器移植を考える ; 臓器移植の現状と将来展望)』 掲載誌 日本臨床 68(12) (通号 989) 2010-12 p.2291〜2295
参考サイト
- 一般社団法人 日本移植学会
 (2013/2 アクセス)
(2013/2 アクセス) - MediPress(メディプレス):株式会社バリュープロモーション
 (2013/2 アクセス)
(2013/2 アクセス) - いのちの贈りもの:中外製薬株式会社

- トランスプラント・コミュニケーション [臓器移植の情報サイト]
 (2013/2 アクセス)
(2013/2 アクセス) - 東京女子医科大学 腎臓外科
 (2013/2 アクセス)
(2013/2 アクセス) - 社団法人日本臓器移植ネットワーク ニュースレター
 (2013/2 アクセス)
(2013/2 アクセス)
この記事はどうでしたか?
基礎知識内検索
- 腎臓病全般
- 腎がんを知る
- 制度
- お役立ち情報(その他)




